Указанный вид исследования рекомендуется проводить на 32-34 неделях беременности. В этот период можно продиагностировать уровень развития плода, оценить факторы риска появления вероятных дефектов. Кроме того, третий скрининг дает возможность своевременно выявить угрозу преждевременных родов и устранить неблагоприятные явления посредством специальной терапии.
[obvodka]Содержание статьи:
[/obvodka]
Что показывает третий скрининг обследование?
Данное обследование включает проведение следующих процедур:
- УЗИ, цель которого выявление отклонений в развитии плода.
- Кардиотокография. Посредством данной манипуляции можно исследовать качество работы сердечно сосудистой системы.
- Допплерография. Занимается изучением кровеносных сосудов плаценты, пуповины, матки. С помощью специального оборудования можно проверить кровообращение во внутренних органах малыша.
- Биохимический анализ. Его назначают для уточнения диагноза. Сдают указанное тестирование не все беременные.
1.Общее ультразвуковое исследование плода
Рассматриваемый вид диагностирования зачастую проводят в промежутке между 32 и 34 неделями беременности с целью выявления аномалий/задержек в развитии эмбриона, угрозы преждевременных родов.
Своевременное обнаружение неблагоприятных влияний дает возможность докторам вовремя среагировать на них и предпринять соответствующие меры для их устранения (если это возможно).
Посредством УЗИ можно выяснить следующие показатели:
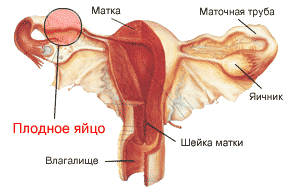
1) Положение, параметры, степень зрелости плаценты. Наиболее благоприятный вариант – размещение плаценты в районе задней стенки матки. В этом случае обеспечивается наилучшее ее кровоснабжение. Однако расположение плаценты в иных зонах матки также является нормой. Если же плацента закрывает выход из матки, или она расположена в 40 мм от зева, существует большой риск, что женщина не сможет родить самостоятельно.
Толщина плаценты будет варьироваться, в зависимости от срока беременности: 25,2-41,5 мм на 32-й недели беременности; 26,7-43,7 мм на 34-й недели беременности. Превышение указанных показателей может свидетельствовать о развитии воспалительных явлений. Имея недостаточную толщину, плацента неспособна обеспечить все нужды растущего эмбриона.
В третьем триместре беременности степень зрелости плаценты должна быть I или II. При более высокой степени зрелости врачи диагностируют старение плаценты, что требует срочного лечения антибиотиками, витаминами, препаратами, улучшающими кровотечение. В противном случае на более поздних сроках может возникнуть гипоксия плода, при которой необходимо срочное родоразрешение.
2) Норма (индекс) амниотической жидкости должна составлять 80-277 мм. Значительное превышение указанного показателя подразумевает наличие многоводия. Подобное явление грозит многими негативными последствиями, среди которых – перинатальная смерть, пороки развития. Недостаток рассматриваемой жидкости (маловодие) может спровоцировать задержку в развитии эмбриона.
3) Длина шейки матки в норме составляет 30 мм, а ее зев не должен быть открытым. Если данная цифра меньше 25 мм, имеет место быть истмико-цервикальная недостаточность. Подобную патологию лечат при помощи акушерского пессария либо путем наложения швов. Раскрытие шейки матки происходит по мере приближения даты родов. Если сама матка находится в тонусе, это не является признаком какого-либо отклонения. Подобное явление свидетельствует о скором начале родов. А вот утолщение мышечного слоя матки на поздних сроках – повод для беспокойства.
4) Нормативы фетометрических показателей на 30-34 неделях беременности следующие:
- Бипариентальный размер может варьироваться в пределах 78-86 мм.
- Окружность головы: 78-88 мм.
- Диаметр живота (средний) – 82-93 мм.
- Длина бедра – 59-66 мм.
- Длина обеих костей голени при замерах должна составлять 52-57 мм.
- Плечи эмбриона должны иметь длину в пределах 55-60 мм, предплечья – 46-56 мм.
- Параметры лобно-затылочной доли могут составлять 102-108 мм.
- Масса плода может варьироваться в пределах 1795-2395 г. Превышение указанной нормы грозит определенными проблемами при родах. Поэтому врачи рекомендуют будущей маме непосредственно перед родоразрешением пройти еще одно УЗИ, чтобы прояснить ситуацию.
- Рост плода – 43-47 см.
5) В ходе исследования УЗИст также оценивает состояние некоторых органов и систем:
- Головного, продолговатого мозга.
- Носогубного треугольника, верхней и нижней челюстей, глазниц.
- Органов внутри брюшины.
- Позвоночника.
- Мочеполовой системы.
[obvodka]Выявление аномалий в строении данных органов требует дополнительных инвазивных исследований.[/obvodka]
6) Датчик УЗИ дает возможность получить сведения о функциональном состоянии плода:
- Норма сокращений сердца – 110-150 ударов в минуту. Если данный показатель менее 100 уд/мин, существует большая вероятность того, что эмбрион развивается с аномалиями в сердечно-сосудистой системе.
- Частота дыхания – 31-70 движений на протяжении 60 секунд. Отклонение от нормы в большую/меньшую сторону, отсутствие движений грудной клетки, судорожные движения эмбриона во время УЗИ, — признак нарастающего кислородного голодания.
2. Кардиотокография – КТГ
Указанный вид скрининга – дополнительный метод третьего скрининга при беременности, который назначают при выявлении следующих погрешностей на УЗИ:
- Пуповина обвилась вокруг шеи эмбриона.
- Частота сокращений сердца малыша не соответствует норме.
- Плод перекрывает зев матки.
- У беременной сахарный диабет/гестоз.
- Диагностируется старение плаценты.
- У мамы и ребенка разные резус-факторы.
Посредством КТГ можно зафиксировать сердцебиение плода и сокращение матки. Полученные результаты дают возможность оценить работу сердца и степень воздействия окружающей среды на сердечный ритм.
Наиболее актуальный срок для проведения указанной диагностики – после 32-й недели беременности. Ранее специалисты, как правило, не назначают КТГ – процедура будет нерезультативной.
[obvodka]Для кардиотокографии используют два датчика УЗИ. Один из них помещают в область живота, где при помощи фонендоскопа находят зону самой лучшей слышимости. Второй датчик давления крепят в район маточного дна.
Если тестирование не показывает отклонений, его продолжительность составляет около 20 минут. При выявлении сбоев в сердцебиении процедуру могут продлить до 60 минут.[/obvodka]
Цель кардиотокографии – определение следующих показателей:
- Базального уровня ЧСС – среднее значение сердечного ритма, которое сохраняется на протяжении 10 минут. В норме он составляет 120-160 уд/мин.
- Изменений в частоте сердечных сокращений, амплитуде сердцебиения: 5-25 ударов за минуту
- Непродолжительное (13-15 секунд) увеличение сердцебиения на 15 уд/мин. Подобное явление именуют акцелерацией. Норма рассматриваемого показателя – более 2 на протяжении 10 минут манипуляции.
- Кратковременное (не более 15 секунд) снижение сердечного ритма на 15 уд/мин. Данный показатель называют делерацией. В норме делерации не должны наблюдаться, хотя могут иметь место весьма короткие замедления сердцебиения.
Результаты кардиотокографии записываются в балах от 0 до 10:
- Если в ходе исследования состояние плода оценивают в 8-10 балов, его развитие считается благоприятным.
- При оценке от 5-7 баллов назначают дополнительное обследования.
- Показатели ниже 4 балов указывают на неудовлетворительное состояние плода. Подобная ситуация требует срочного лечения — либо экстренного родоразрешения.
[obvodka]Следует помнить, что результатов одной лишь кардиотокографии недостаточно, чтобы оценить общую картину. Врач выносит свой «вердикт» с учетом заключения УЗИ, биохимического анализа крови, предыдущих скринингов.[/obvodka]
3. Допплерография
Данный тип диагностики – обязательная составляющая третьего скрининга при беременности.
Проводят допплерографию зачастую на 32-й неделе беременности, одновременно с УЗИ, с целью оценки кровообращения во внутренних органах плода, пуповине, плаценте, кровеносных сосудах матки.
Посредством определения качества кровотока в этих артериях можно судить о том, насколько хорошо обеспечиваются кислородом центральная нервная система, миокард эмбриона.
После ультразвукового исследования плода доктор выбирает кровеносные сосуды, которые ему бы хотелось изучить более детально. Чаще всего тестированию подвергаются сосуды пуповины. В эту зону устанавливают специальный внешний датчик, и в течение нескольких минут на экране монитора появляется изображение кровообращения. В дальнейшем оборудование самостоятельно проводит анализ
Диаметр, силу кровотока в сосудах плаценты, в области пуповины УЗИст проверяет в тех случаях, если женщина вынашивает более одного ребенка; при разных резус-факторах у мамы и малыша; при низком весе эмбриона.
- Если датчик фиксирует повышенное сопротивление в стенках пуповинной вены, а результаты скрининга в целом неудовлетворительные, проводят досрочные роды.
- Если же плод развивается нормально, а результаты допплерографии не слишком утешительные, беременной проводят комплексное лечение в стационаре.
[obvodka]Бывают и такие случаи, когда вес плода маленький, а сопротивление пуповинной вены минимально: от мамы к ребенку поступает достаточное количество питательных веществ. Причина низкого веса малыша может крыться в миниатюрных формах его мамы, и никакого лечения здесь не требуется.[/obvodka]
4. Биохимическая диагностика
Биохимический скрининг в III триместре беременности проводят, если предыдущие обследования имели негативную окраску.
Основными объектами исследования являются:
- Свободный эстриол. Данный гормон на рассматриваемом этапе беременности вырабатывается печенью плода. Его уровень колеблется от 35,3 до 63,05 нмоль/л на 30-32 неделях; от 40,2 до 70 нмоль/л на 33-34 неделях беременности.
- ХГЧ. Уровень указанного гормона может варьироваться от 10 тыс. до 60 тыс. мЕд/мл.
- Лактоген. Это вещество синтезируется плацентой и его количество сильно зависит от срока беременности: 3,2-10,0 мг/л. Отклонение от нормы может являться результатом неправильно определенного срока.
Снижение количества лактогена в крови может быть следствием нескольких факторов:
- Погрешности в работе сердечно-сосудистой системы, что сопровождаются регулярными повышениями артериального давления.
- Неспособность плаценты выполнять свои основные задачи. Отклонения от нормы более, чем на 50% — сигнал о задержке в развитии плода, которая возникла на фоне плацентарной недостаточности.
Причинами повышения лактогена могут быть многоплодная беременность, либо резус-конфликт между мамой и малышом.
[obvodka]Отклонения от нормы (в большую или в меньшую сторону) уровня ХГЧ и эстриола – свидетельство идентичных патологий, которые встречаются при плохих результатах биохимического скрининга II триместра беременности.[/obvodka]
Как подготовиться к третьему скринингу при беременности?
Самым важным моментом в процессе подготовки к комплексному обследованию является психологический настрой мамы. Чрезмерное беспокойство отразится на поведенческой реакции ребенка, что исказит результаты скрининга.
[obvodka]Поэтому будущей мамочке следует настроиться на положительную волну, и думать только о хорошем.[/obvodka]
В целом же, список подготовительных мероприятий — не сложный, и не обширный:
- Ультразвуковое исследование и допплерография проводятся с опустошенным мочевым пузырем. Это объясняется достаточным количеством околоплодных вод в третьем триместре, которые способствуют проникновению ультразвука.
- Кардиотокографию проводят на голодный желудок. Рекомендуется последний прием пищи осуществлять за 1,5-2 часа до тестирования. Это объясняется тем, что поступившая в организм матери глюкоза может повлиять на активность эмбриона. Кроме того, врачи рекомендуют беременным брать с собой на КТГ плиточку шоколада либо конфеты. Это поможет разбудить малыша, если на момент исследования он будет спать.
- Биохимический скрининг предусматривает забор венозной крови натощак. Если анализ сдается утром, не следует кушать за 8-10 часов до тестирования. При дневном анализе от еды следует воздержаться минимум 4 часа. На анализ можно взять с собой негазированную минеральную воду. Специалисты советуют за 2 суток до биохимического скрининга сесть на диету, которая исключает жирную, копченную, соленую пищу. Это связано с негативным воздействием жиров на состав сыворотки крови.