Нейробластома является наиболее распространенной экстракраниальной твердой опухолью младенчества. Это эмбриональное злокачественное новообразование симпатической нервной системы, возникающее из нейробластов – симпатических плюрипотентных клеток.
В развивающемся эмбрионе эти клетки инвагинируют, мигрируют вдоль спинного мозга и заполняют симпатические ганглии, мозговое вещество надпочечников и другие области. Модели распределения этих клеток коррелирует с очагами первичного представления нейробластомы.
[obvodka]Содержание статьи:
- Развитие нейробластомы и ее стадии
- Симптомы нейробластомы у детей
- Способы диагностики заболевания
- Лечение и прогноз
Развитие нейробластомы забрюшинного пространства и ее основные характеристики
Возраст, месторасположение и биологические особенности, встречающиеся в опухолевых клетках, являются важными прогностическими факторами и используются для стратификации риска и назначения лечения.
Различия в результатах для пациентов с нейробластомой поразительны:
- Пациенты с низким уровнем риска, страдающие промежуточной нейробластомой показывают отличный прогноз и исход.
- Тем не менее, те, которые находятся в группе высокого риска, по-прежнему имеют очень плохие результаты, несмотря на интенсивную терапию.
К сожалению, примерно 70-80% младенцев старше 18 месяцев показывают метастазы, как правило, в лимфатические узлы, печень, кости и костный мозг. Менее половины из этих пациентов излечиваются, даже при использовании высоких доз терапии с последующим аутологичной пересадкой костного мозга или стволовых клеток.
[obvodka]За последние два десятилетия многие хромосомные и молекулярные аномалии были идентифицированы у пациентов с нейробластомой. Эти биологические маркеры были оценены для определения их значения в присвоении прогноза, и некоторые из них были включены в стратегию, используемую для назначения группы риска.[/obvodka]
- Наиболее важным из этих биологических маркеров является MYCN. MYCN – это онкоген, который избыточно экспрессируется в примерно одной четверти случаев нейробластомы с помощью усиления дистального плеча второй хромосомы. Этот ген усиливается примерно в 25% и чаще встречается у пациентов с болезнью прогрессирующей стадии. Пациенты, у которых опухоли имеют MYCN амплификацию, как правило, показывают быстрое прогрессирование опухоли и плохой прогноз, даже в условиях других благоприятных факторов — таких, как медленный прогресс болезни.
- В отличие от MYCN, Н-Ras онкоген коррелирует с более низкими стадиями заболевания. Цитогенетически, наличие двойного хроматина и однородного окрашивания регионов коррелирует с MYCN амплификацией гена. Удаление короткого плеча первой хромосомы является наиболее распространенной хромосомной аномалией, присутствующей при нейробластоме, и дает плохой прогноз. Область 1p-хромосомы, вероятно, таит гены-супрессоры опухоли или генов, которые контролируют нейробластную дифференциацию. Удаление 1p является более распространенным явлением у диплоидных опухолей и связаны с более продвинутой стадией заболевания. Большинство делеций 1p расположены в области 1p36 хромосомы.
Индекс ДНК — еще один полезный тест, который коррелирует с ответом на терапию у детей. Младенцы, чьи нейробластомы гипердиплоидны, дают хороший терапевтический ответ на циклофосфамид и доксорубицин. В отличие от детей, чьи опухоли имеют более низкий индекс ДНК, менее чувствительны к последней комбинации и требуют более агрессивной химиотерапии. Индекс ДНК не имеет никакого прогностического значения у старших детей. В самом деле, гипердиплоидность у детей чаще встречается в контексте других хромосомных и молекулярных аномалий, которые дают плохой прогноз.
Нарушение нормального апоптоза может также играть роль в патологии нейробластомы. Нарушение этих нормальных путей может оказывать действие на ответ терапии в результате эпигенетического молчания генов промоутеров апоптоза. Препараты, которые нацелены на метилирование ДНК — такие, как децитабин — изучаются в предварительных исследованиях.
Другие биологические маркеры, связанные с плохим прогнозом, включают повышенные уровни теломеразы РНК и отсутствие экспрессии CD44 гликопротеина на поверхности опухолевых клеток. Р-гликопротеин (P-GP) и множественная лекарственная устойчивость белка (MRP) – два белка, выраженные при нейробластоме. Однако их роль в развитии нейробластомы является спорной. Восстановление MDR является одной из мишеней изучения для новых лекарств.
Происхождение и характер миграции нейробластов во время внутриутробного развития, объясняет многочисленные анатомические участки, где происходят эти опухоли. Расположение опухолей зависит от возраста. Опухоли могут развиваться в брюшной полости (40% в надпочечниках, 25% в спинномозговых ганглиях), или других областях (15% грудных опухолей, 5% тазовых, 3% опухолей шейки матки, 12% прочих). Младенцы более часто показывают грудные новообразования и шейки матки, в то время как у детей старшего возраста чаще встречаются опухоли брюшной полости.
Большинство пациентов поступают с признаками и симптомами, связанными с ростом опухоли, хотя небольшие опухоли были обнаружены в процессе общего пользования пренатальной ультрасонографии. Большие брюшные опухоли часто приводит к увеличению обхвата брюшной окружности и другим местным симптомам — например, боли. Параспинальная опухоль способна расширится в спинномозговой канал, посягнуть на спинной мозг и вызвать неврологические дисфункции.
Стадия опухоли, на момент постановки диагноза и возраста пациента, является самым важным прогностическим фактором. Хотя пациенты с локализованными опухолями (независимо от возраста) имеют отличный исход – 80-90% показывают безрецидивную выживаемость в течение 3 лет), пациенты старше 18 месяцев с метастатическим фактом, заболевание переносят очень плохо. Как правило, более 50% пациентов с метастазами на момент постановки диагноза, 20-25% – локализовали заболевание, 15% имеют региональное расширение, и примерно у 7% опухоль прогрессирует в младенчестве на фоне диссеминированной кожи, печени и костного мозга (этап 4S).
[obvodka]Более 90% пациентов имеют повышенный уровень гомованилиновой кислоты и ванилилминдальной кислоты в моче. Массовые скрининг-исследования с использованием мочевых катехоламинов у новорожденных и грудных детей в Японии, Квебеке, Европе и России, продемонстрировали способность обнаруживать нейробластомы, прежде чем это станет клинически очевидно.[/obvodka]
Тем не менее, большинство опухолей, могут возникнуть у детей с хорошим прогнозом. Ни одно из этих исследований не показывает, что массовый скрининг снижает смертность из-за нейробластомы высокого риска.
Маркеры, связанные с плохим прогнозом, включают в себя:
- Повышенные уровни ферритина.
- Повышенный уровень лактатдегидрогеназы (ЛДГ уровни).
- Повышенные уровни в сыворотке нейронов енолазы.
Тем не менее, эти маркеры стали менее важными в связи с открытием более соответствующих биомаркеров – хромосомных и молекулярных. На самом деле, ферритин не был включен в методы доклинической диагностики нейробластомы.
Плюрипотентные стволовые симпатические клетки мигрируют и дифференцируются с образованием различных органов симпатической нервной системы. Нормальные надпочечники состоят из хромаффинных клеток, которые производят и выделяют катехоламины и нейропептиды. Другие клетки аналогичны шванновским и разбросаны среди ганглиозных клеток. Гистологически опухоль может быть классифицирована, как нейробластома, ганглионейробластома и ганглионейрома, в зависимости от степени созревания и дифференцировки новообразования.
[accordeon hide_block=’Как выглядит патология?‘]
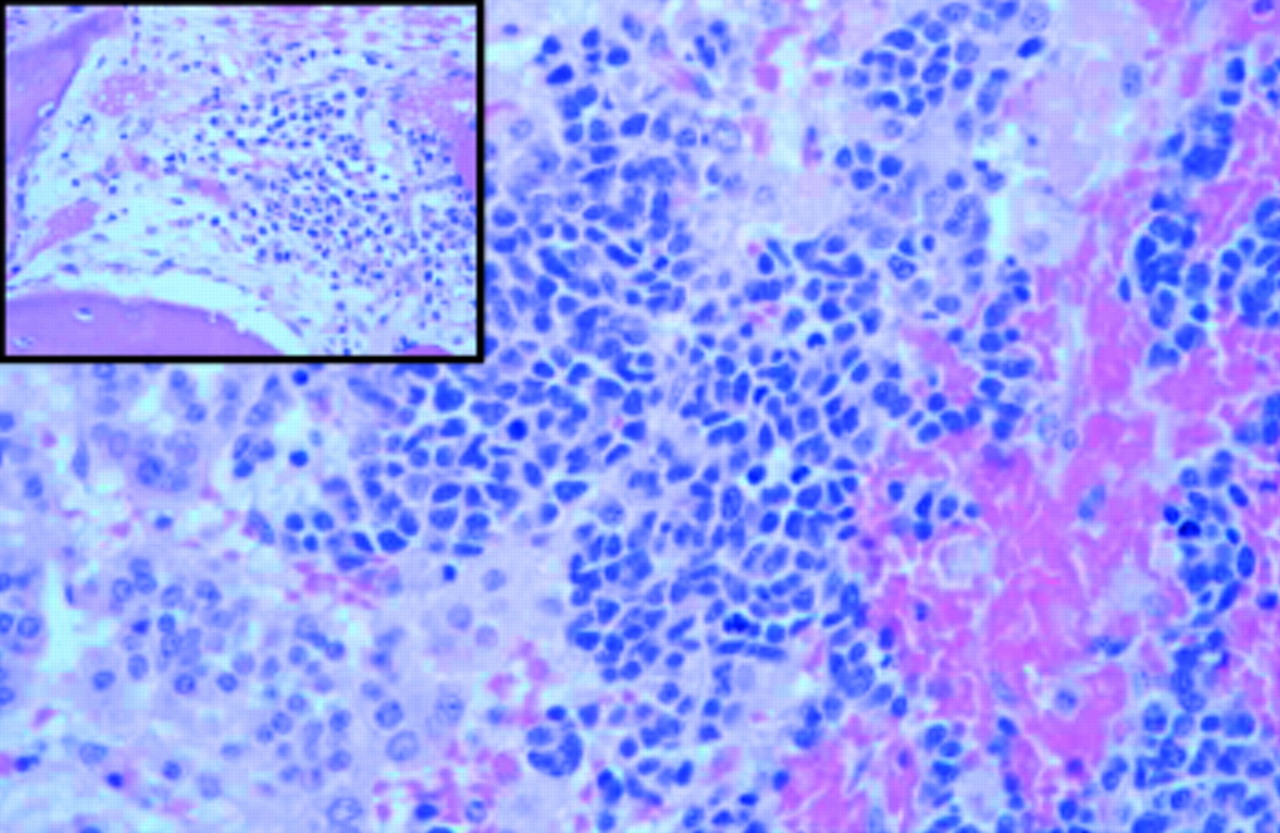
Недифференцированные нейробластомы гистологически представлены как маленькие, круглые, голубые опухолевые клетки с плотными гнездами в матрице. Эти пвевдорозетки, которые наблюдаются у 15-50% пациентов, могут быть описаны как нейробласты, окруженные эозинофильными нейритными процессами. Типичные опухоли показывают небольшие однородные клетки со скудной цитоплазмой и гиперхромными ядрами.
Нейритные процессы, называемые также нейропилями, являются патогномоничным признаком клеток нейробластомы. Хромогранин, синаптофизин, и S-100 иммуногистохимические пятна, как правило, положительные. Электронная микроскопия может быть полезна, потому что ультраструктурные особенности, например, нейрофиламенты, нейротубулы и гранулы ядер, являются моделями точной диагностики нейробластомы.
В противоположность этому, полностью доброкачественные ганглионейромы обычно состоят из зрелых ганглиозных клеток, шванновских клеток и нейритных процессов, в то время как ганглионейробластомы включают весь спектр дифференциации между чистыми ганглионейромами и нейробластомами. Из-за присутствия различных гистологических компонентов, патолог должен тщательно оценить опухоль.
[/accordeon]
Нейробластомные узелки присутствуют в надпочечниках плода и достигают пика на 17-18 неделю беременности. Большинство из этих узелков спонтанно регрессируют и, вероятно, представляют собой остатки развития плода. Некоторые из них могут сохраняться и приводить к развитию нейробластомы.
Шимада и другие разработали гистологическую классификацию нейробластом. Эта система классификации ретроспективно оценивает и коррелирует с исходом течения патологии.
Важные особенности классификации включают:
- Степень дифференциации нейробластомы.
- Наличие или отсутствие развития шванновской стромы.
- Индекс клеточной пролиферации, известный как митоз-кариорексисный индекс.
- Гистологический узор ткани опухоли.
- Возраст опухоли.
Причины и основные симптомы нейробластомы детского возраста
Признаки и симптомы нейробластомы могут варьироваться в зависимости от места локализации.
- Как правило, симптомы включают боль в животе, рвоту, потерю веса, отсутствие аппетита, усталость и боль в костях.
- Гипертония является необычным признаком болезни и, как правило, развивается в результате сжатия почечной артерии, а не избыточного количества катехоламинов.
- Хронический понос является редким симптомом вторичного развития опухоли вазоактивной кишечной секреции симпатики.
- Поскольку более 50% пациентов с прогрессирующим заболеванием, как правило, показывают рост в костях и костном мозге, наиболее распространенная симптоматика включает в себя боль в костях и хромоту. Тем не менее, пациенты могут также поступить с необъяснимой лихорадкой, потерей веса, раздражительностью и кровоподтеками периорбитальной области, вторичной по отношению к метастатической болезни на орбитах. Наличие метастазов в кости может привести к патологическим переломам.
- Примерно две трети пациентов с нейробластомой в области брюшной полости. В этих условиях, пациенты могут представить бессимптомное увеличение брюшной массы, что часто обнаруживается родителями или воспитателями. Симптомы, полученные в присутствии массы, зависят от ее близости к жизненно важным структурам и обычно развиваются с течением времени.
- Опухоли, возникающие из спинномозговых ганглиев симпатической нервной системы, могут расти через спинные отверстия в спинномозговом канале и воздействовать на спинной мозг. Это может привести к наличию неврологических симптомов, в том числе слабости, хромоте, параличу и даже дисфункциям мочевого пузыря и кишечника.
- Грудные нейробластомы (заднего средостения) могут протекать бессимптомно и, как правило, диагностируются на визуальных исследованиях, полученных по другим причинам. Указанные признаки могут быть незначительными и включать мягкую обструкцию дыхательных путей или хронический кашель, что приводит к необходимости проведения рентгенографии грудной клетки.
- Грудные опухоли способны провоцировать развитие синдрома Хорнера. Первичная нейробластома развивается, в этом случае, редко, но ее следует рассматривать в дифференциальной диагностике новообразований в области шеи, особенно у детей до 1 года при наличии затрудненного дыхания.
- У небольшого количества детей в возрасте до 6 месяцев нейробластома представлена небольшой первичной опухолью и метастазами, и удерживается в печени, коже, костном мозге. Если этот тип опухоли развивается у новорожденных, поражения кожи можно спутать с врожденной краснухой.
- Примерно у 2% пациентов встречаются миоклонические подергивания и случайные движения глаз. Эти пациенты часто локализуют болезнь и показывают хороший долгосрочный прогноз. К сожалению, неврологические нарушения могут сохраняться или прогрессировать и могут быть весьма катастрофическими.
- Наконец, диарея является редким симптомом и связана с более дифференцированной опухолью и хорошим прогнозом.
[plus title=’Рутинные физические обследования включают следующие условия:‘]
- Детям часто необходим педиатрический онколог по первичной медицинской помощи. Данное условие обеспечено постоянными необъяснимыми симптомами, которые хорошо просматриваются либо при физическом обследовании, либо на основе результатов тестов скрининга.
- У пациентов с подозрением на нейробластому, выполняют тщательное обследование с особенным вниманием к жизненно важным показателям и органам, уровень кровяного давления. Состояние шеи, груди, живота, кожи и нервной системы имеет важное значение.
- Метастатические поражения кожи распространены у детей в возрасте до 6 месяцев.
- Исследование живота может выявить проблемы в брюшной полости, что приводит к соответствующим обработкам.
- Неврологическое обследование может выявить синдром Хорнера. В этом случае, сжатие спинного мозга может привести к слабости или параличу нижних конечностей. Пациенты с неврологическим участием опухоли должны рассматриваться в экстренном порядке с учетом возможного высокого риска постоянных неврологических осложнений.
[/plus]
[accordeon hide_block=’Основные характеристики этиологии нейробластомы‘]
Причины нейробластомы неизвестны, конкретные воздействия окружающей среды или факторы риска выявлены не были.
Из-за молодого возраста начала болезни, исследователи сосредоточились на событиях до зачатия и во время беременности.
По данным исследований, факторами, которые могли бы оказывать влияние на развитие нейробластомы, достаточно противоречивы или ограничены. К таковым можно отнести воздействие препаратов, гормонов, врожденные характеристики, врожденные аномалии, предыдущий выкидыш или гибель плода, алкоголь или употребление табака, а также отеческие профессиональные облучения.
Подавляющее большинство нейробластом возникает спорадически, без семейной истории болезни. Тем не менее, 1-2% вновь выявленных случаев имеют семейные признаки наследственности. Пациенты с семейной нейробластомой часто представляют клинику в более раннем возрасте, с наличием нескольких различных первичных опухолей.
Нейробластома, как известно, происходит в условиях других расстройств, которые связаны с аномальным развитием нервного гребня тканей, таких как болезнь Гиршпрунга или центральный синдром врожденной гиповентиляции. Анализ нейробластомы в этих редких семейных проявлениях выявил генетический дефект, участвующий во всех случаях. Нейробластомы, которые сопровождают другие врожденные аномалии нервного гребня были связаны с мутацией зародышевой линии гена PHOX2B. Этот ген представляет собой гомеобоксную структуру, которая действует как регулятор развития вегетативной нервной системы.
В семейных случаях нейробластомы, которые не связаны с другими врожденными нарушениями развития нервного гребня, ALK-мутации были идентифицированы в зародышевой линии. Эти мутации в основном происходит в киназном домене, вызывающего активацию ALK сигнализации.
Исследования 2014 года показали, что методы глубокого секвенирования могут выявить новые ALK мутации при рецидиве нейробластомы, предполагая, что пациенты выиграют от повторного отбора проб опухоли.
[/accordeon]
Способы диагностики заболевания
Любой ребенок с предполагаемым диагнозом нейробластомы, как и любого другого рака детства, должен быть направлен в детский онкологический центр для надлежащего ухода и оценки.
[plus title=’Лабораторные исследования должны включать в себя следующее:‘]
- Развернутый анализ крови с дифференцировкой клеточных элементов с целью исключения анемии или других цитопенических расстройств, возникающих по причине вовлечения в патологический процесс костного мозга
- Сбора мочи на катехоламины в одном образце или суточный мониторинг мочи.
- Мочевой уровень катехоламинов считается повышенным, если замечено три стандартных отклонения выше уровня опорного возрастного диапазона
- Сыворотка крови на креатинин.
- Печеночные пробы.
- Уровень аланинаминотрансферазы (АЛТ)
- Уровень аспартатаминотрансфераза (АСТ)
- Общий билирубин
- Щелочная фосфатаза
- Общий белок
- Альбумин
- Протромбиновое время (PT) и активированное время протромбина (АПТВ)
- Электролиты
- Кальций
- Магний
- Фосфор
- Мочевая кислота
- Сыворотка лактатдегидрогеназы (ЛДГ)
- Ферритин
- Тиреотропного гормона (ТТГ), Т4
- Уровни иммуноглобулинов (Ig) G
[/plus]
Следующие методы визуальных исследований могут быть показаны пациентам с нейробластомой:
- Грудная и брюшная рентгенограмма, чтобы оценить присутствие раковых масс на задней стенке средостения и уровень кальцификации.
- КТ первичной области расположения нейробластомы необходимо для определения степени опухоли. Основная часть опухоли, как правило, ничем не отличается от узловых масс.
- В случаях параспинальных масс, МРТ помогает в определении присутствия спинной опухоли и сжатия спинного мозга. Синдром Хорнера должны быть оценен МРТ шеи и головы.
- Йод 123/131 накапливается в клетках и катехоламинергических пространствах, что предоставляет определенный способ идентификации первичных и метастатических проявления болезни, если таковые присутствуют.
- Сканирование технецием-99 костей также может быть использовано для оценки костных метастазов. Это может быть особенно полезно у пациентов с отрицательными результатами исследования на других методах. Большинство современных терапевтических протоколов требуют указанное сканирование костей.
- Каркасные исследования также могут быть полезны, особенно у больных с множественными метастазами.
- Позитронно-эмиссионная томография (ПЭТ) в настоящее время рекомендуется как часть рентгенографической обработки.
Особенности лечения нейробластомы забрюшинного пространства и прогноз
Уход за детьми с нейробластомой обеспечивается многопрофильной группой с участием детской онкологии, радиационных онкологов, хирургов, анестезиологов, а также практикующих медсестер, фармацевтов, психологов, физио- и трудотерапевтов.
Общие подходы к лечению обеспечиваются несколькими схемами, рассчитанными на различное течение болезни.
Стратегия группы лечения низкого риска
- Пациенты с локализованной респектабельной нейробластомой (1 этап) имеют отличную безрецидивную выживаемость на фоне только хирургического удаления опухоли.
- Адъювантная химиотерапия, как правило, не требуется для этой группы пациентов. Даже наличие остаточного микроскопического заболевания существенно не влияет на дальнейший прогноз. Если у пациентов развивается рецидив заболевания, химиотерапия может быть использована, а общая выживаемость остается выше, чем 95%.
- Аналогичная терапия предлагается для пациентов с болезнью стадии 2A / 2B, которые в настоящее время причислены к категории низкого риска, независимо от возраста или гистологии плоидности.
Стратегия группы лечения промежуточного риска
- Хирургическое вмешательство и мультиагентная химиотерапия составляют основу лечения для пациентов группы средней, или промежуточной группы риска. В настоящее время усилия в исследованиях продолжаются, чтобы понять, что из этого набора лучше для пациентов.
- К пациенты промежуточного риска относятся дети младше 18 месяцев со стадиями 3 и 4 заболевания и благоприятной биологией опухоли. Этим пациентам предлагают терапию с четырьмя наиболее активными препаратами против нейробластомы – циклофосфамид, доксорубицин, карбоплатин, и этопозид, в 4, 6 или 8 циклов, в зависимости от гистологии, ДНК индекса и реакции на лечение. У этих больных, операция может быть выполнена либо на момент постановки диагноза или после многоагентной химиотерапии.
- Если остаточная болезнь присутствует после химиотерапии и хирургии, лучевая терапия остается последней надеждой. Тем не менее, использование излучения является спорным, хотя это улучшает результаты в большинсве случаев.
Стратегия группы лечения высокого риска
Эта группа пациентов нуждается в лечении мультиагентной химиотерапией, хирургией и лучевой терапией и последующей консолидации с высокодозной химиотерапией периферической крови для спасения стволовых клеток.
Текущие терапевтические протоколы включают четыре фазы лечения, в том числе индукцию, местное воздействие, консолидацию и обработку минимальной остаточной болезни.
Трехлетняя выживаемость у пациентов в группе высокого риска, которые лечатся без терапии высокой интенсивности, составляет менее 20%, по сравнению с 38% пациентов, получавших трансплантацию костного мозга и цис-ретиноевую кислоты после пересадки.
Индукционная терапия в настоящее время включает в себя мультиагентную химиотерапию без кросс-резистентных профилей, в том числе алкилирующие агенты, платину и антрациклины, а также ингибиторы топоизомеразы II.
Местное воздействие включает в себя хирургическое удаление первичной опухоли, а также излучение на первичную опухоль, которые часто более склонны к хирургической резекции после получения авансовой индукционной химиотерапии.
[obvodka]Нейробластома — очень радиочувствительная опухоль, поэтому химиотерапия играет важную роль в борьбе с болезнью в обстановке высокого риска.
[/obvodka]
Будущие направления и экспериментальные методы лечения
Другие экспериментальные методы лечения в настоящее время находятся на стадии глубокого изучения.
Особое внимание уделяется рецидивам нейробластомы высокого риска, в том числе влияния полярных ингибиторов киназы, антиангиогенных агентов, ингибиторов гистондеацетилазы.
Хирургическая резекция играет важную роль в лечении больных с нейробластомой. Для пациентов с локализованным заболеванием хирургическая удаление опухоли приносит ощутимый лечебный эффект. Для пациентов с региональной или метастатической болезнью хирургия с целью установления диагноза и получения адекватных образцов для биологических исследований имеет крайне важное значение.