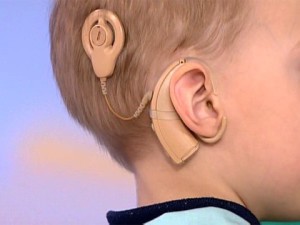
Кохлеарная имплантация стала обычной процедурой во всем мире для лечения тяжелых расстройств слуха, приводящих к глубокой нейросенсорной тугоухости. Решение о кохлеарной имплантации принимается либо самим пациентом, либо родителями или опекунами ребенка. Процедура продолжительностью 60-75 минут хорошо переносится и выполняется обычно в амбулаторных условиях, как у взрослых, так и у детей.
[obvodka]
- Устройство и принцип работы кохлеарного имплантанта слухового аппарата
- В каких случаях показана операция по вживлению имплантанта
- Насколько кохлеарный имплантант эффективней обычного слухового аппарата
- Риски и недостатки имплантации
- Методика установки имплантанта
Устройство и принцип работы кохлеарного имплантанта слухового аппарата
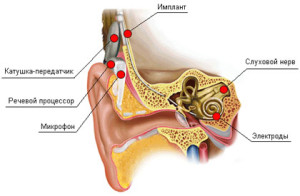
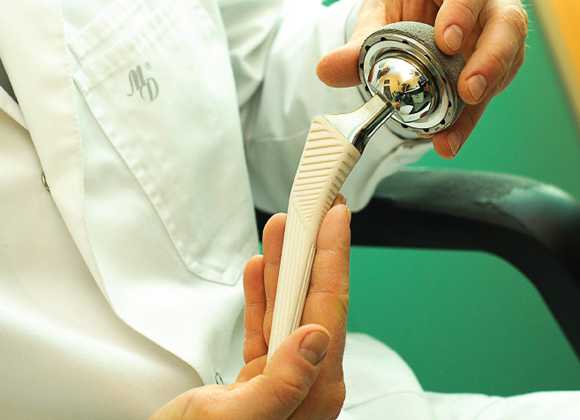
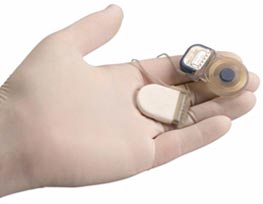
Кохлеарных имплантат хирургическим путем размещается под кожей позади уха. Основные части устройства разделяются на внешнее — расположенное на поверхности кожи, и внутреннее — непосредственно имплантант. Аппаратное строение внешнего устройства включает:
- Один или несколько микрофонов, которые улавливают звук из окружающей среды.
- Речевой процессор, селективно фильтрующий звуковые волны, различая приоритеты звуковой речи, разбивает звук по каналам и посылает электрические звуковые сигналы через тонкий кабель к передатчику.
- Передатчик — физически состоит из нескольких катушек, удерживаемых на месте с помощью магнита. Передатчик расположен позади наружного уха, усиливает и транслирует обработанные звуковые сигналы через кожу на внутреннее устройство с помощью электромагнитной индукции.
Внутреннее устройство состоит из:
- Приемника и стимулятора, закрепленных на кости под кожей, которые преобразуют сигналы в электрические импульсы и посылают их через внутренний провод к электродам.
- Массив из 22-х электродов, подключенных к улитке внутреннего уха, которые отсылают полученные электрические импульсы в нерв барабанной лестницы, а затем непосредственно в мозг через слуховую нервную систему.
На сегодняшний день существует несколько производителей кохлеарных имплантатов и каждый из них производит устройства с различным числом электродов. Количество каналов не является основным фактором, на основании которого выбирается производитель, эти настройки не определяют качество работы устройства. Стоит отметить, что программный алгоритм обработки сигнала, как правило, уникален для каждого производителя, является его интеллектуальной собственностью и не подлежит распространению.
[plus title=’Кохлеарный имплантат может помочь людям, у которых:’]
- Наблюдается умеренная или глубокая потеря слуха в обоих ушах.
- Потеря слуха на одно ухо, с нормальными процессами в другом ухе.
- Применение слуховых аппаратов не приносит должного эффекта.[/plus]
Многим пациентам проводится установка аппарата в обоих ушах — двусторонняя кохлеарная имплантация. Такой подход может улучшить способность идентифицировать направление звуковых волн, которые требуется распознать.
Одной из причин потери слуха может быть физическое или функциональное повреждение волосковых клеток внутреннего уха или улитки. Кохлеарный имплантант позволяет передавать звуковые волны определенных частот непосредственно в улитковый нерв, что и обуславливает возможность различать звуки.
В каких случаях показана операция по вживлению имплантанта
Существует ряд факторов, которые определяют степень успеха ожиданий от операции и самого устройства. Центры кохлеарной имплантации определяют кандидатуру пациента на индивидуальной основе и обязательно учитывают историю потери слуха с отражением причин. Кроме того, оценивается качество остаточного слуха, способности распознавания речи, общего состояния здоровья, наследственных факторов глухоты и другое.
Главным кандидатом на кохлеарную имплантацию может стать пациент:
- Имеющий средние и тяжелые потери слуха нейросенсорного типа в обоих ушах.
- У которого функционирует слуховой нерв.
- Который прожил, по крайней мере короткий промежуток времени, с потерей как минимум 70 децибел потери слуха.
- Обладает хорошей речью, навыками общения, а в случае младенцев и маленьких детей — имеет семью, члены которой могут работать в направлении развития речевых и языковых навыков с маленьким ребенком.
- Не пользующийся другими видами слуховых аппаратов, в том числе новейшими моделями систем FМ.
- Имеет возможность прибрести соответствующие услуги, специалистов, которые потребуются после установки кохлеарного имплантата, например, речевого педагога. Особенно это актуально для педиатрических пациентов.
Люди с легкой степенью потери слуха, как правило, не являются кандидатами на кохлеарную имплантацию. Их потребности нередко можно обеспечить слуховыми аппаратами. После того, как имплантант будет установлен на свое место, у звуковых волн уже не будет возможности проникать через ушной канал и среднее уха — они будут подхвачены микрофоном и отправлены через речевой процессор устройства к электродам имплантанта внутри улитки. Поскольку имплантация — процесс инвазивный, в любом случае он не имеет преимущества перед классическими слуховыми устройствами, если их использование эффективно. Таким образом, большинство кандидатов на имплантацию характеризуются наличием тяжелой или глубокой формы нейросенсорной тугоухости.
Наличие волокон слухового нерва имеет важное значение для функционирования устройства. Если они повреждены до такой степени, что не могут принимать электрические импульсы, имплантат не будет работать.
Пациенты, которые потеряли слух вследствие таких заболеваний, как ЦМВ и менингит, образуют три различные группы потенциальных пользователей кохлеарных имплантатов с различными потребностями и результатами. Тем, кто не имеет слуха с рождения, кохлеарные имплантаты полезны в восстановлении некоторых моментов понимания речи и других звуков. У пациентов с врожденной потерей слуха, подобное аппаратное решение может стать единственной возможностью различать незнакомые ранее звуки.
Для родителей детей, родившихся глухими, которые хотят, чтобы их дети росли с хорошими навыками разговорного языка, кохлеарная имплантация может стать очень эффективным средством. Мозг развивается после рождения и адаптирует свою функцию сенсорного ввода. Отсутствие этой возможности имеет функциональные последствия для мозга, и, следовательно, глухие дети, которые получают кохлеарные имплантаты в раннем возрасте (менее 2 лет), показывают лучший успех, чем врожденно глухие пациенты, впервые получающие имплантаты в более позднем возрасте. Однако критический период для различения слуховой информации не завершается полностью и в подростковом возрасте.
Специалисты считают, что существует временное окно, в течение которого дети могут получить имплантат и научиться говорить. В возрасте от двух до четырех лет эта способность немного уменьшается. В девять лет уже почти нулевой шанс, что они смогут обучиться правильно говорить. Поэтому чем раньше будет установлен аппарат, тем лучше.
В отдельную группу претендентов на имплантацию могут попасть пациенты с потерей слуха, у которых уже развиты навыки или умение разговорной речи. Эти представители существенно выиграют от кохлеарной имплантации. Маленькие дети до пяти лет, в этих случаях, часто показывают отличные результаты, поскольку они уже научились формировать звуки, и осталось только освоить процесс интерпретации новой информации в мозгу.
Насколько кохлеарный имплантант эффективней обычного слухового аппарата?
Кохлеарный имплантант не вылечит глухоту, но сможет обеспечить качество слуха, достаточное для восприятия речи и некоторых звуковых частот. Некоторые пациенты находят их очень эффективными, другие — недостаточно эффективными, третьи чувствуют себя хуже в целом с имплантантом, чем без него.
Для людей со сформированной функциональной речью, кохлеарные имплантанты могут быть серьезным подспорьем в восстановлении функционального понимания речи, особенно если они потеряли слух относительно недавно.
Пациенты, страдающие слепоглухотой получают радикальное улучшение своей повседневной жизни. Имплантат может обеспечить их более подробной информацией по безопасности, связью с внешним миром, балансом, ориентацией и мобильностью, а также — способствуют их взаимодействию в среде и с другими людьми, уменьшая, тем самым, изоляцию.
Взрослые, которые выросли глухими, могут найти имплантаты неэффективными или раздражающими. Это относится к конкретной патологии слуха и времени его отсутствия. Взрослые, которые родились с нормальным слухом и те, кто имел нормальный слух в раннем возрасте, показывают лучшие результаты. У детей с повреждениями слухового нерва, результаты могут быть неоптимальными.
Стоит отметить, что кохлеарный имплантант и классический звуковой аппарат — устройства с абсолютно разными подходами к обеспечению слуховых процессов, поэтому сравнивать их несколько некорректно. Роль слухового аппарата заключается лишь в усилении окружающих звуков и передачей их на барабанную перепонку. Для функционирования этого устройства достаточно аналоговых средств обработки звуковых волн. Кохлеарный имплантат — маленький компьютер, функционирующий в цифровой среде и обеспечивающий прием звуковой волны, перевод ее в электрическую энергию и передачу непосредственно в нейронную сеть внутреннего уха.
Таким образом, установка имплантата в случае возможности функционирования слухового аппарата, возможна, а вот обратный процесс, ни физически, ни биологически, обеспечить нельзя. Еще раз стоит подчеркнуть, что если слуховой аппарат обеспечивает хотя бы незначительное улучшение качества слуха, то менять его не имплантат не рекомендуется — в любом случае эффект будет ниже.
Риски и недостатки имплантации
Некоторые эффекты имплантации являются необратимыми. В то время как устройство обещает обеспечить новой звуковой информацией, процесс имплантации неизбежно приводит к уничтожению некоторого количества волосковых клеток внутри улитки, что может привести к необратимой потере всех остаточных качеств природного слуха. Тем не менее, с применением гибких электродов и современных хирургических методов, преобладающее большинство волосковых клеток может быть сохранено. В то время, как последние улучшения в технологии и методах имплантации обещают свести к минимуму такой ущерб, риск и степень повреждения по-прежнему колеблются. Целью новых методов имплантации является снижение риска заражения, увеличения времени работы устройства и исключения осложнений на общем фоне повышения способности пациента слышать.
Основа улучшения методов имплантации включает расширение диапазона частотности звуковых волн, которые может воспринять и обработать компьютер, и методов защиты устройства.
Значительным недостатком кохлеарной имплантации можно считать невозможность точного определения причины глухоты до операции. Видимо, по этой причине, имплантация помогает не всем.
В редких случаях наблюдается некроз тканей кожных лоскутов, окружающих кохлеарные имплантаты. Применение гипербарического кислорода было показано с целью полезного дополнения к терапии в контроле некротических поражений.
В силу анатомической близости улитки к лицевому нерву, существует риск ятрогенного повреждения последнего, в том числе и в процессе эксплуатации.
Существуют строгие протоколы в выборе кандидатов, что помогает избежать рисков и недостатков процедуры. Проводится набор специальных тестов, которые помогают принять решение о необходимости операции. Например, некоторые пациенты страдают от глухоты, вызванной такими патологиями улитки, как повреждения вестибулярной шванномы. Имплантация в этом случае имеет низкую вероятность успеха — искусственный сигнал просто не будет иметь возможности благоприятно контактировать со слуховым нервом.
Исторически сложилось так, что пациенты с тяжелыми врожденными аномалиями улитки считались слабенькими кандидатами для кохлеарной имплантации. Многие исследования, регулярно проводимые с 1980 года, продемонстрировали успешные результаты имплантации с применением более совершенных средств обработки звуковых волн.
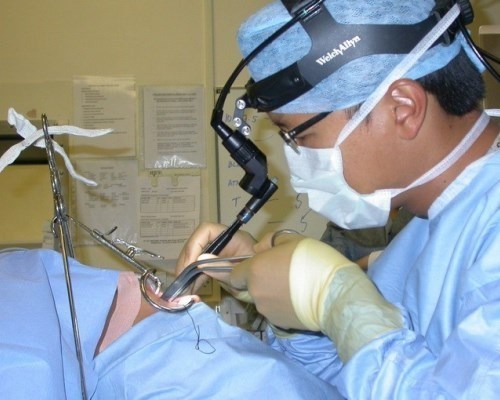
Методика установки имплантанта
Устройство имплантируется под общим наркозом или местной анестезией. Операция обычно занимает от 1,5 до 5 часов. Первый небольшой участок кожи головы непосредственно позади уха должен быть выбрит и асептически обработан. Затем проводится надрез и инсталляция внутреннего блока кохлеарного имплантата во вновь созданный карман. После чего проводится работа во внутреннем ухе, где множество электродов подсоединяют к улитке.
Пациент обычно уходит в тот же или на следующий день после операции, хотя некоторые случаи могут потребовать стационарного режима в течение 1-2 дней.
[minus title=’Как и любая медицинская процедура, операция включает в себя определенное количество рисков:’]Текст[/minus]
- Возможная инфекция кожи.
- Возникновение шума в ушах.
- Повреждения вестибулярной системы и лицевого нерва, что может привести к мышечной слабости, нарушениям чувствительности в области лица.
- В худшем случае, операция может завершится параличом лицевого нерва.
- Существует также риск отказа устройства, что происходит в 2% случаев, при этом устройство должно быть удалено.[/minus]
Существует также потенциальная возможность потерять остаточный слух вследствие повреждения волосковых клеток в улитке, однако стоит дополнительно подчеркнуть, что шансы на подобные осложнения уменьшаются с появлением все новых технических достижений.
В некоторых случаях двусторонней глухоты врачи советуют одностороннюю имплантацию, сохранив другое ухо для аналогичной процедуры в будущем.
После 1-4 недель заживления (ожидание, как правило, больше для детей) имплантат «активируется» путем подключения внешнего звукового процессора к внутреннему устройству с помощью магнита. Первоначальные результаты широко варьируют и после имплантации требуется некоторая терапевтическая настройка, а также — время для мозга, чтобы адаптироваться к новым звукам.