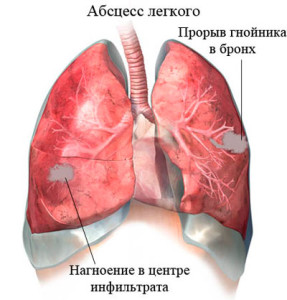
Абсцесс легкого определяется, как некроз легочной ткани с образованием полостей, содержащих некротические остатки тканей и жидкость – продукты жизнедеятельности микробной инфекции. Формирование многочисленных мелких (менее 2 см) абсцессов иногда называют некротической пневмонией или гангреной легких. Обе этих патологии имеют весьма сходное проявление и патогенетическую картину.
Отсутствие своевременного диагноза и лечения абсцесса легких связано с неблагоприятным клиническим исходом, чаще всего – смертью пациента.
[obvodka]Содержание статьи:
- Причины развития абсцесса, классификация
- Симптоматика заболевания
- Современные методы диагностики
- Острый, гнойный и хронический абсцесс – лечение
Причины развития абсцесса легкого и его классификация
Бактериальная инфекция может достигать легких несколькими способами, самый частый — через верхние дыхательные пути.
[minus title=’Наибольшему риску развития абсцесса легких способствуют следующие факторы:’]
- Пародонтоз.
- Эпилепсия.
- Злоупотребление алкоголем.
- Дисфагия.[/minus]
 К общим причинам развития патологии можно отнести невозможность защитить свои дыхательные пути от массивной аспирации вследствие кашлевого или рвотного рефлекса, в состоянии нарушенного сознания — например, от передозировки алкоголя, депрессантов ЦНС, общей анестезии или энцефалопатии.
К общим причинам развития патологии можно отнести невозможность защитить свои дыхательные пути от массивной аспирации вследствие кашлевого или рвотного рефлекса, в состоянии нарушенного сознания — например, от передозировки алкоголя, депрессантов ЦНС, общей анестезии или энцефалопатии.
Нечасто следующие инфекционные процессы в легких могут прогрессировать до некроза паренхимы органа, способствуя развитию абсцесса:
- Синегнойная палочка.
- Золотистый стафилококк. Может привести к множественному абсцедирвоанию.
- Пневмококк.
- Виды нокардии.
- Видов микобактерий.
- Микроскопические грибки.
Кроме того, абсцесс легких может развиваться, как осложнение инфекционных эмфизем или кист. Болезнь может развиться вторично по отношению к карциноме бронхов.
Бронхиальная обструкция часто вызывает постобструктивную пневмонию, которая может привести к формированию абсцесса.
Симптоматика, характерная для заболевания
Симптомы абсцесса легких зависят от вида анаэробной или другой бактериальной инфекции. Болезнь может протекать бессимптомно у небольшого числа пациентов на ранних стадиях. Типичные симптомы представлены ниже.
Симптоматика абсцесса по причине развития анаэробной инфекции характеризуется следующим:
- Пациенты часто поступают с вялыми признаками, которые развиваются в течение недель или месяцев.
- Классические симптомы инфекционной болезни в легких, часто наблюдаются с разной долей качества – лихорадка, кашель с мокротой, обильное ночное потение, потеря аппетита и веса.
- Для мокроты характерен неприятный запах, напоминающий брожение плохого вина.
- Часто могут развиваться кровохарканье или плеврит.
Другие виды возбудителей показывают:
- Общие симптомы заболевания идентичны вышеперечисленным, однако характеризуются более ярким и острым проявлением.
- Грудная кавитация часто наблюдается впоследствии развития некроза паренхимы.
- Абсцессы по причине грибковых инфекций и видов микобактерий, как правило, протекают безболезненно и постепенно прогрессируют.
Выводы по физической экспертизе пациента с абсцессом легкого являются переменными. Данные могут быть вторичными по отношению к связанным условиям — таким, как пневмония или основной плеврит.
Результаты физикального обследования также могут варьироваться, в зависимости от микроорганизмов, тяжести и степени заболевания, а также состояния здоровья пациента и сопутствующих заболеваний.
[obvodka]Пациенты с абсцессом легкого могут страдать субфебрильной лихорадкой при развитии анаэробных инфекций. Температура тела выше 38,5 ° C более часто встречается при других инфекциях.
Как правило, пациенты с абсцессом в легких имеют признаки гингивита или заболеваний пародонта.[/obvodka]
Клинические проявления сопутствующей консолидации может присутствовать в некоторых случаях. Например — снижение дыхательных шумов, тупость при перкуссии, звуки бронхиального дыхания, грубое потрескивание при вдохе.
Амфорические или кавернозные дыхательные шумы редко встречаются в современной практике.
Клинические признаки трения плевры и признаки попутного плеврита, эмпиемы и пионемоторакса также могут присутствовать. Симптомы включают в себя тупость при перкуссии, контралатеральный сдвиг средостения и сглаженность нормальных дыхательных шумов над областью выпота в плевральной полости.
Современные методы диагностики абсцесса легкого
Лабораторные исследования абсцесса в легких включают в себя следующие процедуры:
- Полный анализ лейкоформулы с дифференциалом может выявить лейкоцитоз и сдвиг влево.
- Получение мокроты для окраски по Граму, с целью определения видовой принадлежности причинных микроорганизмов и определения их чувствительности.
- При подозрении на туберкулез, определение кислотоустойчивых микобактериальных возбудителей станет весьма полезным методом.
- Бактериальный посев крови может быть полезным в установлении этиологии.
- Исследование мокроты на наличие яиц паразитов показано в случае подозрений на паразитарную причину абсцесса легкого.
Из методов визуальной диагностики часто проводятся:
1. Рентгенография грудной клетки.
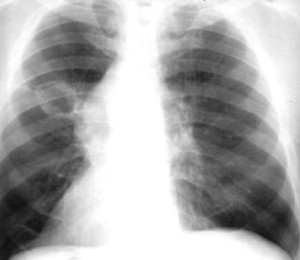 Типичным рентгенографическим проявлением абсцесса легкого является неправильной формы полость с уровнем жидкости или воздуха. Абсцессы в результате аспирации наиболее часто встречаются в задних сегментах верхних долей или высших сегментах нижних долей.
Типичным рентгенографическим проявлением абсцесса легкого является неправильной формы полость с уровнем жидкости или воздуха. Абсцессы в результате аспирации наиболее часто встречаются в задних сегментах верхних долей или высших сегментах нижних долей.- Толщина стенки абсцесса легкого может быть толстой или тонкой, плохо или четко очерченной, что зависит от окружающей легочной ткани и агрессивности инфекции.
- Поверхность стенок образования может быть гладкой или рваной, реже с шаровидным плотным образованием, что повышает возможность прогноза карциномы.
- Уровень плевральной жидкости при абсцессе легких часто наблюдается в заднепередней или боковой области. Абсцесс может распространяться на плевральные поверхности, в этом случае он образует острые углы с плевральной поверхностью.
- Анаэробная инфекция может быть обусловлена плотной консолидацией, в зависимости от области легкого.
- Инфекции легких с развитием вирулентной микрофлоры приводит к более широкому некрозу тканей, что облегчает прогрессирование основной инфекции до уровня гангрены.
- До одной трети абсцессов легкого может сопровождаться эмпиемой.
2. Компьютерная томография
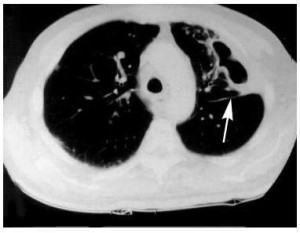 Компьютерная томография (КТ) легких может помочь визуализировать анатомию легких гораздо лучше, чем рентгенография. Метод является очень полезным в определении сопутствующей эмпиемы или некротических процессов.
Компьютерная томография (КТ) легких может помочь визуализировать анатомию легких гораздо лучше, чем рентгенография. Метод является очень полезным в определении сопутствующей эмпиемы или некротических процессов.- На КТ абсцесс часто округлый, прозрачный, с толстой стенкой и плохо определенными неправильными полями.
- Сосуды и бронхи не смещаются от поражения, как это характерно при эмпиеме.
- Абсцесс легких находится в паренхиме по сравнению с ограниченной эмпиемой плевры, которая может быть трудно отличимая на рентгенограмме.
3. Ультразвуковая эхография
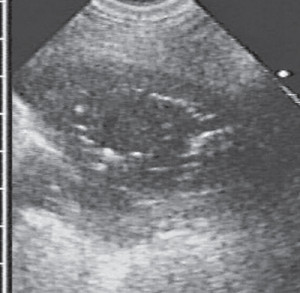 Периферийные абсцессы легких с плевральным контактом или вхождением в консолидацию легких обнаруживается с помощью УЗИ легких.
Периферийные абсцессы легких с плевральным контактом или вхождением в консолидацию легких обнаруживается с помощью УЗИ легких.- Абсцесс легкого проявляется, как округлая гипоэхогенная область с внешним краем.
- Если полость присутствует, дополнительные признаки гиперэхогенных характеристик генерируются структурой газового наполнения тканей.
Другие условия, перечисленные ниже, являются инвазивными, дорогостоящими и требуют лабораторной экспертизы.
Бронхоскопия с целью получения образца рядом лежащих с абсцессом тканей позволяет установить бактериологическую диагностику абсцесса легких. При этом процесс манипулирования инструментом должен быть очень точным, чтобы не пробить абсцесс, что вызовет утечку содержимого в полость дыхательных путей.
Опыт работы с этими методами в диагностике анаэробных инфекций легких ограничена, а диагностическая ценность остается неопределенной. Кроме того, результат бактериологических посевов, полученных с помощью подобных методов, вряд ли будет положительным после начала назначения антибиотиков.
При гистологическом исследовании абсцессы легких начинаются, как небольшие зоны некроза, развивающегося в консолидированных сегментах. Эти области могут сливаться с образованием одного или нескольких областей нагноения, которые представляют, фактически, абсцесс.
Когда прогрессирующее воспаление разрушает соседние бронхи, содержимое абсцесса выходит через зловонную мокроту. Впоследствии, развивается фиброз, что приводит к образованию плотного рубца, отделяющего полость абсцесса.
При разрыве этой стенки возможна утечка гноя в бронхиальное дерево, что может распространять инфекцию и генерализовать патологический процесс, вплоть до сепсиса.
Острый, гнойный и хронический абсцесс – тактики лечения
В 20-е годы примерно треть пациентов с абсцессом легкого умирали. В те времена предполагали, что развитие бактерий полости рта был основным механизм заражения. Бактерии, найденные в стенках абсцессов легких при вскрытии, напоминали бактерии, отмеченные в десневой щели.
Типичный абсцесс легкого может быть воспроизведен на животных моделях с помощью интратрахеального посевного материала, содержащего четыре разновидности микроорганизма – Fusobacterium nucleatum, Peptostreptococcus, грамотрицательные анаэробные представители и, возможно, Prevotella melaninogenicus.
Абсцесс легкого был катастрофической болезнью в преантибиотическую эру, когда одна треть пациентов умирала, еще одна треть выздоравливала, а остальные страдали от изнурительных болезней — таких, как рецидивирующие абсцессы, хроническая эмпиема, бронхоэктазы, других последствия хронических гнойных инфекций.
В период начала применения сульфаниламидов результаты лечения больных с абсцессом легкого не улучшались.
После того, как пенициллины и тетрациклины стали доступны, результаты заметно стали лучше.
Хотя резекционная хирургия часто рассматривалась, как вариант лечения, роль хирургии значительно уменьшилась в течение последнего времени, поскольку большинство пациентов с неосложненным абсцессом легкого, в конечном итоге, отвечают на длительную терапию антибиотиками.
Абсцессы легких могут быть классифицированы на основе длительности патологического процесса и вероятной этиологии.
Острые абсцессы характеризуются течением менее 4-6 недель, в то время как хронические абсцессы имеют более длительный срок. Первичные абсцессы всегда инфекционного происхождения и развиваются при проникновении больших количеств микробов у здорового человека. Вторичные абсцессы обусловлены существующим патологическим состоянием — например, обструкцией, распространенными бронхоэктазами на фоне ослабленного общего иммунитета.
[obvodka]Лечение абсцесса легкого руководствуется имеющейся микробиологией очага с учетом основных и связанных условий. Никаких специфических рекомендаций терапии для абсцесса легкого не предусмотрено, в основе лечения — классическая антибактериальная терапия.[/obvodka]
Стандартное лечение анаэробной инфекции в легких включает клиндамицин. Эта схема, как было показано, превосходит над парентеральным пенициллином в опубликованных исследованиях.
Некоторые виды анаэробов могут производить бета-лактамазу, например, различные виды Bacteroides и Fusobacterium, чем вырабатывают устойчивость к пенициллину. Таким образом, лечение с ингибитором бета-лактамаз в сочетании с бета-лактамным или карбапенемным лечением следует рассматривать в первом ряду.
Хотя метронидазол является эффективным препаратом против анаэробных бактерий, препарат в лечении абсцесса легких был довольно разочаровывающим, поскольку данные инфекции, как правило, полимикробные.
У госпитализированных пациентов, поступивших с сильной одышкой и развитым абсцессом легких, антибактериальная терапия должна включать в себя покрытие против золотистого стафилококка, Enterobacter и видов Pseudomonas. Когда метициллин-устойчивый золотистый стафилококк является источником возбудителя, ванкомицин и линезолид следует рассматривать в том числе.
Ампициллин сульбактам плюс и моксифлоксацин хорошо переносится и также эффективен, как клиндамицин в сочетании или без цефалоспорина при лечении аспирационной пневмонии и абсцесса легкого. Лечение грибковых абсцессов должно следовать терапии каждого отдельного возбудителя.
Хотя продолжительность терапии не установлена, большинство врачей предписывают лечение антибиотиками в течение 4-6 недель. Мнение экспертов о том, что лечение антибиотиками должно продолжаться до тех пор, пока рентгенография грудной клетки не покажет разрешение патологического процесса или наличие небольшого стабильного поражения.
Пациенты с абсцессом легкого, как правило, показывают клиническое улучшение в виде спада лихорадки, в течение 3-4 дней после начала терапии антибиотиками. Падение температуры ожидается на 7-10 день. Стойкая лихорадка за это время показывает терапевтический отказ, тогда пациенты должны пройти дальнейшие диагностические исследования, чтобы определить причину неудачи.
Диагностика абсцесса у пациентов с плохим ответом на терапию антибиотиками должна учитывать вероятность бронхиальной обструкции инородным телом или опухолью, инфекцией с резистентными бактериями, микобактериями или грибами.
Большой размер полости, более 6 см в диаметре, как правило, требует длительной терапии. Потому эмпиема с уровнем жидкости может быть ошибочно принята за абсцесс в паренхиме. КТ может быть использован, чтобы дифференцировать этот процесс от абсцесса легкого.
Небактериальную природу полостного заболевания легких могут показывать, например, кавитирующие новообразования и васкулиты. Инфекция уже существующего секвестра, кисты или буллы, могут быть причиной замедленного реагирования на антибиотики.
Как уже отмечалось, хирургическое лечение очень редко требуется для пациентов с неосложненным абсцессом легких. Обычные показания для хирургии обусловлены отказом отвечать на консервативное лечение, подозрение на новообразования, врожденные пороки развития легких.
Хирургическая процедура выполняется либо в виде лобэктомии или пневмэктомии.
Когда традиционная терапия не удается, чрескожное дренирование катетером, или хирургическая резекция, как правило, считается лучшим способом инвазивного лечения. Эндоскопический дренаж абсцесса легкого показан, если соединение дыхательных путей в общую полость может быть продемонстрировано на результатах визуальной диагностики.
Эндоскопическая канализация, однако, не проходит без значительного риска для пациента.