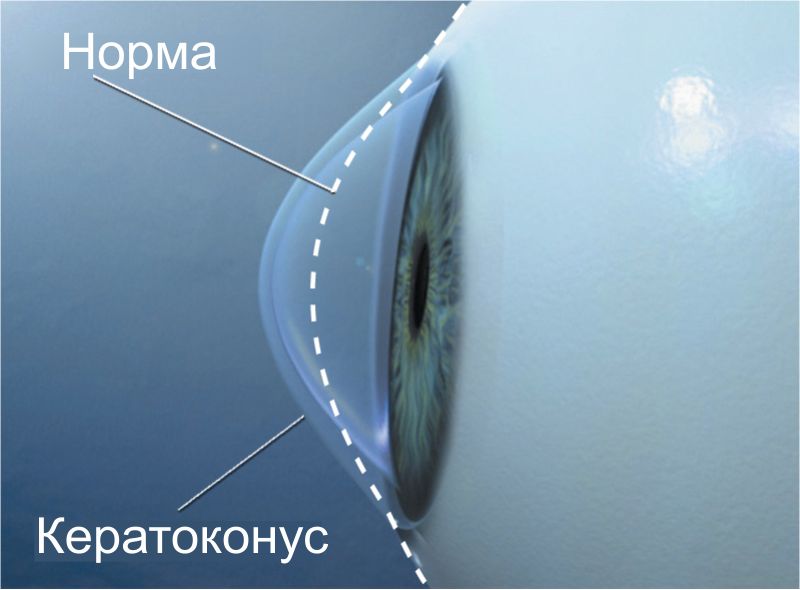
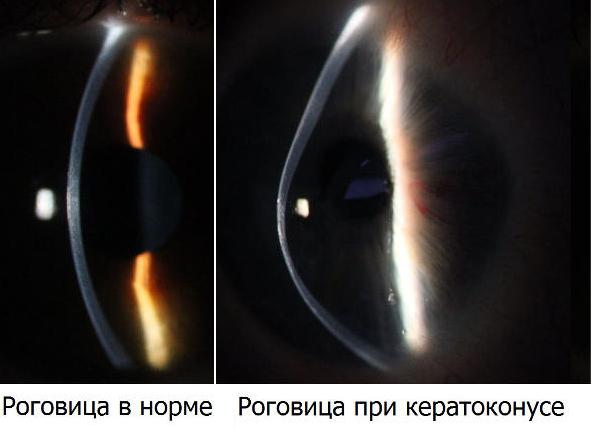
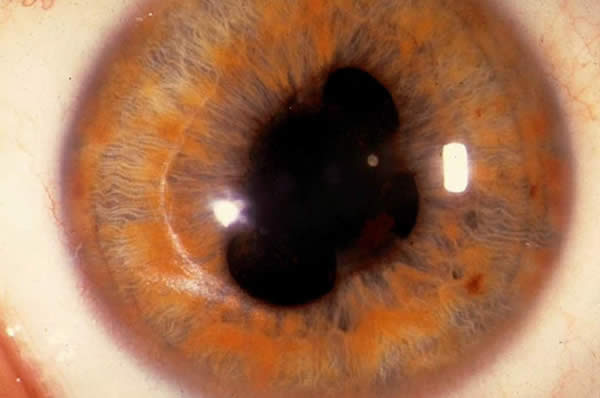
Указанная патология представляет собой дегенеративное поражение глаз, что имеет не воспалительную природу, и зачастую распространяется на оба органа зрения. Главным объектом болезни является роговица, которая в результате патологических процессов становится тонкой, приобретает форму конуса и меняет свои оптические свойства.
Кератоконус у молодых людей диагностируют сравнительно не часто: 1 случай из 2000, однако отсутствие адекватных лечебных мероприятий может стать причиной инвалидизации.
[obvodka]Содержание статьи:
- Причины развития кератоконуса, вредные факторы и возраст
- Виды и степени кератоконуса глаза
- Симптомы кератоконуса – когда надо к врачу?
- Все риски и осложнения кератоконуса
Причины развития кератоконуса – вредные факторы и возраст риска
На сегодняшний день точные причины возникновения рассматриваемого недуга не установлены.
Все методы лечения кератоконуса сегодня — виды операций при кератоконусе, их плюсы и минусы
Ученые выдвигают несколько теории по этому поводу:
- Наследственно-метаболическая. Основой для формирования указанной патологии служит наличие наследственной ферментопатии. Катализаторами болезни могут выступать гормональная перестройка организма, сбои в работе иммунной системы, некоторые общие заболевания и т.д.
- Экологическая. В группе риска в этом случае пребывают лица, которые подвергаются постоянному ультрафиолетовому либо радиационному облучению. Под первую категорию подпадают те, кто проживают в горных местностях либо в южных регионах.
- Наследственная. Нередко рассматриваемое заболевание связывают с болезнью Дауна, синдромом Марфана, а также с некоторыми другими генетическими недугами:
— Болезнью Элерса-Данлоса.
— Амаврозом Лебера.
— Синдромом голубых склер.
— Пигментной ретинопатией. - Эндокринная. Связана с дисфункцией желез внутренней секреции, что может возникать на фоне следующих состояний:
— Гипо- или гипертиреоз.
— Болезнь Аддисона.
— Нарушения метаболизма.
— Погрешности в функционировании вилочковой железы. - Иммунологическая. В соответствии с указанной теорией, кератоконус может развиться вследствие следующих явлений:
— Патологические процессы, что имеют аутоиммунную природу: экзема, бронхиальная астма, сенная лихорадка и т.п.
— Прием некоторых препаратов, которые негативно сказываются на работе защитных сил организма. Примером подобных медикаментом являются кортикостероиды.
[minus title=’В недавнее время появились дополнительные факторы, с которыми ученные связывают появление указанной глазной патологии:’]
- Длительное пребывание в стрессовой ситуации.
- Частое трение век руками.
- Болезни органов зрения, возникших на фоне различных причин.
- Регулярное пребывание в пыльном помещении: частицы пыли раздражают и травмируют слизистую оболочку глаза.
- Последствия лазерной коррекции зрения.
- Неадекватные диеты, минимизирующие количество жиров и витаминов в рационе питания.[/minus]
Виды и степени кератоконуса — классификация
Единой установленной классификации в отношении данной офтальмопатологии не существует.
На сегодняшний день в медицинских источниках можно встретить следующее разделение кератоконуса:
1. Исходя из механизма развития недуга:
- Первичный кератоконус.
- Вторичный. Зачастую является результатом лазерного лечения зрения (ЛАСИК).
2. В зависимости от распространенности патологического процесса:
- Односторонний. Патологические явления сосредотачиваются в одном глазу.
- Двусторонний. Диагностируется у 95% пациентов.
3. По характеру поражения компонентов органа зрения:
- Задний кератоконус. В дегенеративный процесс вовлечена мезодерма: нередко она представлена в виде блюдца. Роговица становится достаточно плоской.
- Передний (истинный) кератоконус. Основным центром негативных трансформаций является боуменова оболочка.
- Острый кератоконус. При указанном типе офтальмопатологии повреждается десцеметова мембрана, строма отекает и мутнеет. Все это – результат водянки роговицы.
Кроме того, в зависимости от клинической картины и прогнозов различают 4 степени кератоконуса:
- Первая степень. Имеет место быть незначительное истончение стенок роговицы и небольшие поражения соединительной ткани. Внешне это проявляется ухудшением зрения до 0,5 (хотя зрение может быть в норме), неправильным астигматизмом.
- Вторая степень. Дают о себе знать дегенеративные процессы в роговице. Зрение падает до от 0,4 до 0,1, становится более выраженным астигматизм. Для его устранения могут применять специальные цилиндрические линзы. Характерная особенность данной стадии заболевания – стрии Фогта.
- Третья степень. Боуменова оболочка мутнеет, роговица становится тонкой и приобретает конусовидную форму. Серьезные погрешности зрения (0,12-0,02) лечат посредством ношения жестких контактных линз.
- Четвертая степень. Данная стадия болезни считается запущенной. Она характеризуется падением зрения до 0,02-0,01, что нельзя скорректировать. Четко прослеживаются изменения формы и окраса роговицы: она практически полностью мутнеет.
Видео: Признаки и симптомы кератоконуса
Основные симптомы кератоконуса – при каких признаках необходимо заподозрить развитие патологии и обратиться к врачу?
Первым — и одним из главных — признаком рассматриваемого недуга является ухудшение зрения.
Изначально подобные нарушения дают о себе знать в ночное время суток, и затрагивают лишь один глаз.
[minus title=’С течением времени патологические процессы зачастую распространяются на другой орган зрения, а симптоматическая картина дополняется следующими проявлениями:’]
- Отсутствие длительного эффекта от ношения очков. В связи с регулярным ухудшением зрения пациент вынужден постоянно сменять очки. Мягкие контактные линзы в определенный момент становиться невозможно носить: в силу трансформации роговицы они не способны плотно прилегать к ней.
- Двоение в глазах. При развитии заболевания данный симптом становится более выраженным.
- Восприятие одного изображения как сразу нескольких. К примеру, если доктор предложит пациенту посмотреть на черный лист бумаги, где будет всего одна белая точка, пациент после просмотра скажет, что он видит несколько точек. Если такой тест повторить через определенный промежуток времени, ответ пациента не изменится.
- Размытость предметов. Подобное негативное явления будет присутствовать не зависимо от того, как именно рассматривается предмет: вблизи либо на определенной дистанции.
- Чувствительность глаз к свету.
- Быстрая утомляемость глаз, которая дополняется жжением, зудом, слезотечением. Больной регулярно трет глаза, что только усугубляет ситуацию.
- Четкая визуализация конусообразной формы роговицы. Доктору для этого не требуется медицинское диагностическое оборудование. Подобное состояние наблюдается на запущенных стадиях указанной болезни.[/minus]
[obvodka]Рассматриваемая патология прогрессирует, как правило, в течение 10 лет, хотя у некоторых больных на ее развитие уходит несколько месяцев.[/obvodka]
У половины пациентов наблюдается приостановка заболевания на начальной стадии развития, с медленной ремиссией в дальнейшем. При подобном течении недуга говорят о хронической форме кератоконуса.
Острый кератоконус встречается в 5% случаев, и характеризуется следующими явлениями:
- Сильная отечность роговицы.
- Болевые ощущения в пораженных участках.
Описанные выше состояния – результат разрыва десцеметовой мембраны, что провоцирует выход влаги в область роговицы. Через 3-4 недели дегенеративный процесс стихает, — на роговичной оболочке образуются рубцы.
Все риски и осложнения кератоконуса – почему необходимо вовремя обращаться за лечением?
Главной причиной развития обострений при рассматриваемом недуге является несвоевременное — либо неадекватное — лечение.
[minus title=’Среди негативных последствий кератоконуса следует выделить:’]
- Резкое падение зрения, вплоть до полной слепоты.
- Образование непрозрачных островков на роговице.
- Рубцовые изменения на оболочке глаза, что могут привести к потере зрения.[/minus]
[obvodka]Неправильно выбранная тактика лечения, либо игнорирование больным типичных проявлений данной офтальмопатологии, может стать причиной инвалидизации в будущем.[/obvodka]