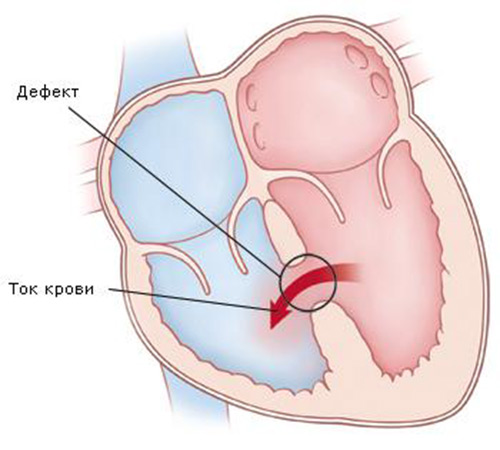
Среди всех врожденных недугов сердца указанная патология – наиболее распространенная. ДМЖП – патологическое отверстие между левым и правым желудочками сердца, что провоцирует образование дополнительной порции крови, усиливает нагрузку на структуры сердца, негативно сказывается на работе легких.
В будущем, без адекватного лечения, подобное состояние может спровоцировать ряд серьезных осложнений.
[obvodka]Содержание статьи:
- Причины ДМЖП у новорожденного, детей старше и взрослых
- Виды ДПМЖ — гемодинамика при разных видах дефектов
- Симптомы дефектов межжелудочковой перегородки — диагностика
- Чем опасны ДПМЖ у детей и взрослых — прогноз
Причины возникновения дефектов межжелудочковой перегородки у новорожденного, детей старше и взрослых
[minus title=’Спровоцировать появление рассматриваемого недуга могут несколько факторов:’]
- Лечение противоэпилептическими средствами, гормонами во время беременности.
- Инфицирование организма женщины на период вынашивания ребенка. Зачастую указанную патологию сердца диагностируют у новорожденных, чьи мамы на ранних сроках беременности переболели гриппом, корью, краснухой или герпесом.
- Генетическая предрасположенность. Наличие данного заболевания у родителей повышает риск рождения не здорового ребенка.
- Ярко-выраженный токсикоз в первом триместре беременности, угроза выкидыша.
- Неправильное питание беременной, что приводит к дефициту витаминов и микроэлементов, сильной потере веса.
- Проживание в регионах с плохой экологией.
- Алкоголизм, наркомания.
- Отравление химическими веществами.
- Подвержение радиоактивному излучению.
- Поздняя беременность (после 40-летнего возраста).
- Постоянное нахождение в стрессовой ситуации.
Виды ДМЖП — особенности гемодинамики при разных видах дефектов
По своей природе, рассматриваемая аномалия может быть представлена:
- Самостоятельным (врожденным) заболеванием.
- Составляющей единицей комбинированного порока сердца.
- Обострением, возникшим вследствие инфаркта миокарда.
В зависимости от параметров патологического отверстия, различают:
- Малый дефект. Имеет место быть тогда, когда размеры аномалии не превышают 2/3 диаметра аорты.
- Средний ДМЖП. Параметры дефекта в таких случаях приблизительно равны половине просвета аорты.
- Большая аномалия. Диагностируется, когда размеры дефекта превышают диаметр аорты.
Исходя из места расположения аномалии, выделяют три разновидности порока:
- Перимембранозная патология. Указанный дефект располагается под аортальным клапаном, в верхней области межжелудочковой перегородки. Зачастую он имеет маленькие размеры, и с ростом малыша закрывается самостоятельно.
- Мышечный дефект. Локализируется в мышечном секторе перегородки на значительном расстоянии от клапанов. Если параметры такой аномалии мизерные, она способна исчезнуть со временем.
- Подартериальная (надгребневая) аномалия. Находится несколько выше наджелудочкового гребня. Подобный дефект не закрывается самостоятельно и диагностируется в 5% случаев.
При отсутствии каких-либо нарушений, связанных с работой сердца, кровь циркулирует по малому и большому кругам. При подобном явлении происходит нагнетание крови из левого желудочка только в аорту.
[obvodka]Дефект межжелудочковой перегородки провоцирует патологический выброс крови в правый желудочек, что усиливает нагрузку на него.
Вследствие указанной патологии, правым желудочком осуществляется ненужное перекачивание дополнительной порции крови в сердце и легкие, что перегружает оба желудочка.[/obvodka]
Объемы рассматриваемого патологического выброса будут определяться размерами порока, а также его локализацией.
При малом диаметре аномалии серьезных сбоев в работе сердца не наблюдается. Появление дополнительной порции крови провоцирует легочную гипертензию.
С течением времени, посредством включения компесаторных реакций организма, происходит выравнивание давления: стенки кровеносных сосудов после утолщения становятся менее эластичными. Кроме того, мышечная масса сердца возрастает, что также благоприятствует ликвидации патологического процесса.
При больших размерах ДМЖП при помощи диагностических мероприятий подтверждается атрофия стенок левого и/или правого желудочков сердца. Если патологический выброс крови значительный по своим объемам, развивается обратное шунтирование: правый желудочек возвращает определенную порцию крови в левый желудочек.
В будущем это может спровоцировать артериальную гипоксемию.
Лечение подобного состояния хирургическим путем редко дает положительные результаты.
Симптомы дефектов межжелудочковой перегородки и основные методы диагностики ДМЖП
Рассматриваемая патология проявляет себя, в зависимости от параметров аномалии, объемов и направления патологического выброса крови:
- Малые пороки, локализующиеся в нижней секции межжелудочковой перегородки, зачастую никак не сказываются на общем состоянии ребенка
Их можно распознать по характерным шумам между 4 и 5 ребрами во время применения систолы. В редких случаях в левой части грудины доктор может прослушать т.н. «кошачье мурлыканье».
В более старшем возрасте подобные дефекты проявляются незначительной одышкой при совершении каких-либо физических манипуляций. Отклонения в физическом развитии отсутствуют.
- Дефекты, размер которых стартует от ½ диаметра аорты и выше, в каждом четвертом случае провоцируют критические состояния
[minus title=’В возрасте до 3-х лет у маленьких пациентов присутствуют следующие жалобы:’]
- Быстрая утомляемость. Младенцы большую часть времени спят.
- Снижение массы тела. Это связано с большой одышкой при сосании: ребенок часто отрывается от груди, глубоко дышит. Это приводит к недоеданию, беспокойству.
- Бледность кожных покровов, потливость.
- Синюшный окрас верхних и нижних конечностей. Подобное явление – следствие нарушений циркуляции крови.
- Затяжной кашель, который появляется при смене положения тела.
- Частые ОРВИ, пневмонии в анамнезе, которые требуют длительных лечебных мероприятий.
- Формирование сердечного горба.
- Увеличение параметров печени.
- Отечность конечностей.
[/minus]
[minus title=’В промежутке между 3 и 4 годами жизни, у детей с большим ДМЖП присутствуют такие жалобы:’]
- Кровотечения из носовой полости.
- Обмороки (не всегда).
- Тахикардия, болевые ощущения в зоне сердца.
- Синеватый окрас носогубного треугольника.
- Сильная одышка при физических нагрузках.
- Отставание в физическом развитии.
[/minus]
Указанная патология нуждается в лечении. При отсутствии эффекта от медикаментозной терапии прибегают к оперативному вмешательству.
Отсутствие лечения может привести к ряду серьезных осложнений, которые способны привести к летальному исходу.
Об указанном пороке у младенцев, благодаря скринингам во время беременности, знают зачастую еще до их рождения.
Пальпация грудной клетки новорожденного, ее прослушивание при помощи специального медицинского инструмента может стать поводом для дальнейшего инструментального исследования:
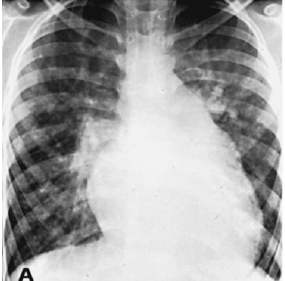
- Рентгенография сердца и легких. При мелких размерах ДМЖП данный метод диагностики будет бесполезным.
Рентген: ДМЖП, состояние до операции Рентген: ДМЖП, состояние после операции Усиленный легочный рисунок, увеличение параметров сердца – признаки наличия больших дефектов.
- Электрокардиография. Не является результативной при дефектах малых размеров. Более обширные параметры аномалии способны найти соответствующее отражение на ЭКГ. Перегрузка левого желудочка свидетельствует о наличии обширного патологического выброса крови. Если же имеет место быть легочная гипертензия, электрокардиография указывает на значительную перегрузку правого предсердия и желудочка.
- Эхокардиография. Методика неинвазивного изучения характеристик сердца, благодаря которой доктор имеет возможность выявить рассматриваемое заболевание, а также определить точную локализацию, параметры, количество аномалий.
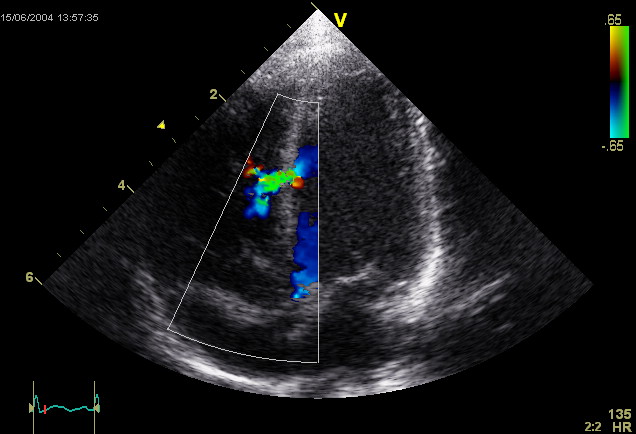
Эхокардиография: дефект межелудочковой перегородки Посредством указанного способа диагностики возможно исследовать качество изменения желудочков сердца и его левого предсердия, более детально изучить характер патологического выброса крови. Для данной диагностики используют ультразвуковые аппараты.
- Фонокардиография. Дает возможность зафиксировать длительность, интенсивность, природу патологических шумов и тонов работающего сердца, что возникли на фоне дефекта межжелудочковой перегородки.
- Катетеризация полостей сердца. Помогает определить внутрисердечное давление, оценить работу миокарда, исследовать параметры сердечных структур (перегородок, клапанов и т.д.). Посредством забора образцов крови проводят тестирование на качество ее насыщения оксигеном.
- Ангиокардиография. Выявление рассматриваемого недуга происходит посредством введения контрастного вещества в полости сердца либо легочную артерию.
Чем опасны ДМЖП у детей и взрослых – прогноз при дефектах МЖП у детей и взрослых
Женщины, у которых в анамнезе имеется рассматриваемый недуг, перед планированием беременности должны в обязательном порядке пройти консультацию у генетика, кардиолога, гинеколога.
В тех случаях, если ДМЖП сочетается с болезнью Эйзенменгера, рекомендуется искусственное прерывание беременности.
[obvodka]Кроме того, будущие мамы, у которых диагностируется дефект межжелудочковой перегородки, подвержены значительном риску родить малыша с аналогичной патологией.[/obvodka]
Прогноз при данном пороке сердца будет зависеть от размеров дефекта, своевременности и адекватности лечебных мероприятий:
- Большие ДМЖП при отсутствии лечения в 55-80% случаях заканчиваются смертью детей в возрасте до 6-12 месяцев. Подобное явление – результат развития серьезных осложнений (сердечной недостаточности, бактериального эндокардита и т.д.). В остальных случаях средняя продолжительность жизни варьируется в пределах 20-25 лет.
- Пороки средних размеров без терапии в 10% случаев закрываются самостоятельно. У остальных пациентов еще в детстве развивается сердечная недостаточность.
- Мелкие дефекты в 20-40% случаев могут самопроизвольно закрыться без какого-либо лечения. Однако такие больные, с целью предупреждения появления инфекционного эндокардита, в будущем нуждаются в регулярном наблюдении со стороны кардиолога.
[obvodka]Средняя продолжительность жизни при подобных пороках составляет 55-60 лет.[/obvodka]