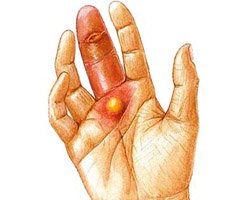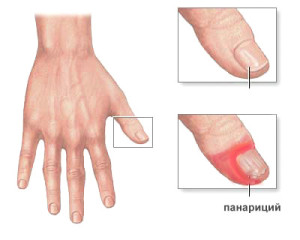
Панариций — это образование острых очагов гнойной инфекции под кожей пальцев рук, ладоней, реже — пальцев ног. Заболевание развивается вследствие попадания гнойной микрофлоры под кожу на фоне сниженных иммунных сил и высокой агрессивности бактерий. Кроме того, заболевание может иметь вирусную этиологию, чаще — герпесного ряда. Такой вид патологического процесса называют герпесным панарицием, протекающим по причине создания благоприятных условий для перехода условно-патогенного состояния вируса в патогенное.
[obvodka]
- Причины развития панариция
- Классификация, симптомы и диагностика
- Лечение и осложнения
- Герпесный панариций
Факторы, способствующие развитию панариция
Панариций бактериального типа возникает вследствие развития в мягких тканях пальцев и ладони патогенной гноеродной микрофлоры, чаще — семейства стафилококков и стрептококков. В некоторых случаях отмечают смешанный тип возбудителя.
Воротами инфекции становятся мелкие повреждения кожного покрова на поверхности рук. Вследствие недостаточности защитных барьеров кожи и повышенной активности заболевание очень часто встречается у детей.
Анатомически структура соединения кожного покрова ладонной поверхности пальца с ладонным апоневрозом представляет собой ряды плотных сухожильных связок, направленных к костной основе ладонной поверхности. Такое сплетение образует подобие сетки, состоящей из ячеек, заполненных жировой тканью. Эти особенности создают благоприятные условия для развития гнойных очагов отдельным структурами, направленными вглубь, к ладонным костям.
Накапливаемый гнойный экссудат в ограниченных полостях сухожильных ячеек создает определенный уровень давления на нервы и кровеносные сосуды, чем вызывает достаточно сильные болевые ощущения, зуд, а также часто приводит к некрозу тканей.
При отсутствии своевременной корректной медицинской помощи развитие гнойных воспалительных процессов в глубине сухожильных тяжей может привести к остеомиелиту с последующей ампутацией пораженного пальца.
Особо запущенные случаи болезни могут захватить всю площадь мягких пальцевых тканей с проникновением к костной основе. Подобная генерализация патологического процесса называется пандактилит. Он в преобладающем большинстве случаев приводит к хирургическому отделению пальца.
Классификация и основные симптомы панарициев, методы диагностики
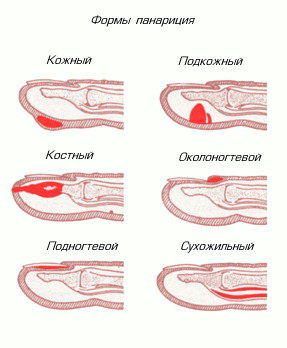
В зависимости от локализации патологического процесса, различают целый ряд видов панариция.
- Кожный тип
- Характеризуется скопление гнойных масс на тыльной стороне пальца под верхними слоями эпидермиса на ранних стадиях болезни.
- Внешне заметно образование пузырьков, наполненных гноем, как правило, светло-серого цвета, окруженных прогрессирующей гиперемией здоровых тканей по своему периметру.
- Болевые ощущения не сильные по причине невключения в патологический процесс лежащих глубже мягких тканей.
- Часто возникает чувство жжения в пораженном участке. О прогрессировании патологического процесса свидетельствует увеличение гнойного пузыря по площади и объему.
- Околоногтевой тип (паронихий)
Является воспалением околоногтевого валика. Часто возникает по причине механических повреждений кожного покрова недостаточно асептически обработанным маникюрным инструментом. Патологический процесс берет свое начало от края ногтевой пластинки, затем распространяется на мягкие ткани ногтевого валика. В особо запущенных случаях паронихий может стать причиной необратимой деформации ногтевой пластинки.
- Подкожный тип
Осложнение кожной формы болезни, либо возникающий по причине глубоких повреждений кожи на фоне обсеменения гноеродной микрофлорой. Вследствие анатомических особенностей строения кожно-сухожильного аппарата ладони всегда распространяется вглубь и служит началом развития патологических процессов на сухожилиях и костной основе.
- Подногтевой тип
Возникает по причине попадания гноеродной инфекции под ногтевую пластинку. Чаще такой процесс возникает по причине повреждения подногтевых тканей занозой или повреждения наружных слоев ногтя. Клинически развитие гнойных образований под ногтевой пластинкой характеризуется обелением очага инфекции с постепенным переходом к расслоению ногтя и его отделению.
- Костный тип панариция
Характеризуется поражением костной основы пальцевой фаланги с частым переходом к более сложному процессу — остеомиелиту. Инфекционными вратами могут служить открытые переломы фаланги в анамнезе либо прогрессивное течение кожной или подкожной формы болезни. Характеризуется острыми болевыми ощущениями и нарушениями разгибательных функций пальца.
- Суставная форма, или гнойный артрит межфалангового сустава
Процесс характеризуется проникновением инфекции в суставную полость, чаще всего — сустава первой фаланги. Патогенные микроорганизмы попадают в сустав при его открытых повреждениях либо по причине затяжного некорректного лечения более простых форм. Клинически заболевание выражено в веретенообразной форме сустава, его сильной болезненности при сгибании-разгибании, а также в ограниченности в подвижности.
- Костно-суставная форма
Чаще всего является осложнением суставной формы. При этом типе заболевания в патологический процесс затягиваются суставные полости фаланг и их близлежащие концы костей. Сухожилия при этом поражаются достаточно редко.
- Сухожильная форма панариция, или тендовагинит
Осложненная форма гнойного воспаления, характеризующаяся распространением патологического процесса на управляющие сухожилия пальцев и кисти. Клинически тендовагиниты проявляются сильным опуханием фаланг, невозможностью разогнуть пораженные пальцы и кистевой сустав, которые всегда находятся в согнутом положении. Эта картина протекает на фоне достаточных болевых ощущений.
Как уже отмечалось, болевые ощущения в области пальцев и кисти — частый спутник панариция. Боли имеют спорадический характер и различную интенсивность, изменяющуюся в зависимости от характера болезни и площади пораженного участка. Чаще болевые ощущения характеризуются пациентом как:
- пульсирующие;
- дергающие;
- усиливающиеся в ночной период, тем самым нарушая сон и покой.
Прогрессирование заболевания напрямую зависит от состояния общей реактивности организма и силы его иммунитета. Что характерно для особо запущенных случаев?
- Повышение температуры тела.
- Знобящий эффект.
- Частые головные боли. Читайте также Лазерная хирургия вросших ногтей
Хирургические и медикаментозные способы лечения панариция, возможные осложнения
Ранние стадии развития панариция обусловлены скорым и качественным излечением при условии своевременности применения соответствующих терапевтических процедур. Время — основной фактор успеха в терапии панариция, так как гнойные очаги имеют тенденцию к быстрому распространению и генерализации процесса по площади живых тканей и в их глубину. Особенно неэффективно применение народных средств в лечении панариция — пациенты часто не осознают всей сложности развития болезни, не знают деталей генеза ее индивидуального течения.
[obvodka]Лучшим способом избавления от панариция является незамедлительное обращение к врачу при обнаружении симптомов развития гнойных очагов под кожей пальцев рук.[/obvodka]
Основное направление в терапевтических схемах против панариция — это использование антибиотиков. Как известно, его способны вызвать достаточно большое количество видов различных микроорганизмов. Поэтому предшествующая лабораторная диагностика на видовой состав гноеродных бактерий играет ведущую роль.
Во время ожидания результатов бактериологического исследования применяют антибиотики широкого спектра действия. После уточнения видового состава микрофлоры на посевах антибиотикотерапию корректируют.
Консервативными методами лечения панариция становятся общая противовоспалительная терапия и симптоматическое лечение, направленное на устранение болевых ощущений и снижение качества воспалительных процессов. С этой целью часто используют методы физиотерапии.
- Лечебные ванночки для кистей рук.
- Ультрафиолет.
- Инфракрасное воздействие
- Высокочастотное воздействие.
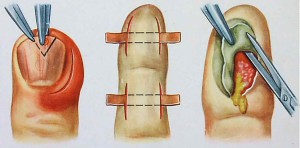
В особо тяжелых случаях, особенно при костной, суставной и сухожильной форме болезни, может быть применено хирургическое вмешательство с целью очищения гнойных полостей, их локальное обеззараживание и отделение некротизированных участков тканей при их наличии. Особое внимание должно уделяться сухожильной форме болезни — сухожилия, несмотря на кажущуюся крепость, сильно подвержены процессам деструкции и расслоения под воздействием агрессивных сред гнойного воспаления.
Профилактические мероприятия, предотвращающие проникновение гноеродной микрофлоры в подкожные просветы, заключаются:
- в предупреждении травматизма пальцев рук и ног;
- регулярном мытье рук;
- при профессиональной деятельности в условиях микробиальной загрязненности — в антисептической обработке кожных покровов.
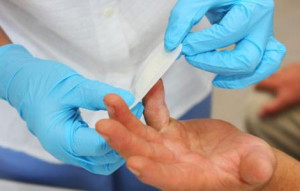
Лучшим способом, предотвращающим развитие панариция, является обычная обработка свежей раны спиртовым раствором йода с последующим наложением стерильной повязки. К сожалению, многие игнорируют эти простые действия, несоблюдение которых может привести к отъему пальца в последующем.
Особенности герпесного панариция
Герпесный панариций развивается вследствие патологического воздействия вирусных телец герпеса на клетки кожи и подкожного пространства в области пальцев рук. В целом, между бактериальным (классическим) панарицием и герпесным много сходных факторов в плане клинической картины и патогенеза болезни, однако также много и различий.
Вирусный панариций способны вызвать вирусы герпеса типа-1 и типа-2. Патологический процесс начинает свое развитие после попадания вируса сквозь поры кожных покровов при контакте с жидкостями, содержащими вирус. Таким образом, наличие травматических поражений на коже не является ключевым критерием, способствующим развитию болезни.
Кроме того, герпесный вирус носит условно-патогенный статус у преобладающего числа людей. В моменты понижения иммунных сил, что чаще происходит при переохлаждении либо в результате тяжелых перенесенных болезней, вирус переходит в патогенное состояние, способное вызывать патологические изменения, в том числе и на коже пальцев.
Основными клиническими признаками герпесного панариция являются очаговые покраснения на коже пальцев рук с образованием в их структуре мелких пузырьков, наполненных к дебюту болезни светлой жидкостью, которая содержит большие концентрации вируса, способного к заражению. Кроме того, характерным симптомом становится сильный зуд в области поражения.
В особо тяжелых ситуациях, что случается достаточно редко, вирус простого герпеса может стимулировать общую симптоматику, обусловленную фоном сильно сниженного иммунитета. Что относят к таким признакам?
- Образование вирусных пузырьков на других местах тела пациента.
- Увеличение лимфатических узлов в области локтя и подмышки пораженной конечности.
- Повышение температуры тела до 39 градусов.
- Образование красных полос под кожей рук — лимфагинит.
Зачастую вирусный панариций проходит самостоятельно в течение 7-10 дней, не требуя какого-либо медицинского вмешательства, за исключением случаев, когда процессы занимают большие площади в тканях пальцев и влияют на качество жизни пациента. На поздних стадиях болезни происходит образование сухих корок в местах локализации пузырьков, которые затем самостоятельно отходят, обнаруживая под собой здоровые, обновленные участки эпидермиса.
Однажды, получив заражение вирусом герпеса, избавиться от него практически невозможно. Более-менее патогенные концентрации вирусных штаммов всегда будут присутствовать в организме, проявляя себя при благоприятных к развитию ситуациях.