Нейрогенный мочевой пузырь — нарушение функциональности органа, спровоцированное заболеванием нервной системы врожденного или приобретенного генеза. Патология сопровождается характерными симптомами, которые ухудшают качество жизни взрослых и детей.
По клинической статистике, заболевание встречается в 35% всех случаев дисфункции мочевого пузыря и носит, преимущественно, вторичный характер.
[obvodka]Содержание статьи:
- Причины синдрома, виды
- Клиническая картина, признаки и симптомы
- Диагностика
- Лечение дисфункции, операция
- Осложнения
Нейрогенная дисфункция мочевого пузыря – причины появления синдрома и его разновидности
Нарушение функции накопления и выделения мочи нейрогенного характера обусловлено множественными неблагоприятными воздействиями.
[minus title=’В основе патогенеза — следующие группы провоцирующих факторов:’]
- Травматизация нервных корешков. Синдром развивается в результате падения, ударов, сильного ушиба, компрессионных переломов, тяжелых аварий.
- Дегенеративно-воспалительные процессы. Угнетение функции спинного мозга — главного центра, который отвечает за функциональность мочевого пузыря, может случиться по причине перенесенного энцефалита, менингита, острых аутоиммунных заболеваний, полинейропатии, полирадикулоневрита, туберкулеза периферической и центральной нервной системы. Способствовать компрессии и повреждению нервных корешков могут опухоли межпозвоночных дисков, особенно — в области крестца, поясничного отдела позвоночного столба.
- Нетравматические факторы. В основе дисфункции лежат острые заболевания сосудов, сердца (ишемия, инсульты, гипоксия), геморрагические осложнения (кровоизлияния).
- Ятрогенные. Повреждение спинномозговых нервных корешков обусловлено осложнениями после лечебно-диагностических мероприятий: операции на органах мочеполовой системы, репродукции, в результате катетеризации, повреждения уретры оксалатами. Нейрогенный мочевой пузырь может стать следствием вакцинопрофилактики, особенно при введении вакцин от полиомиелита, менингококковой инфекции.[/minus]
[obvodka]Другими причинами развития нейрогенного поражения мочевика могут быть врожденные патологии позвоночника, скелета, тяжелые поражения ЦНС в результате родовой травмы, внутриутробных патологий.[/obvodka]
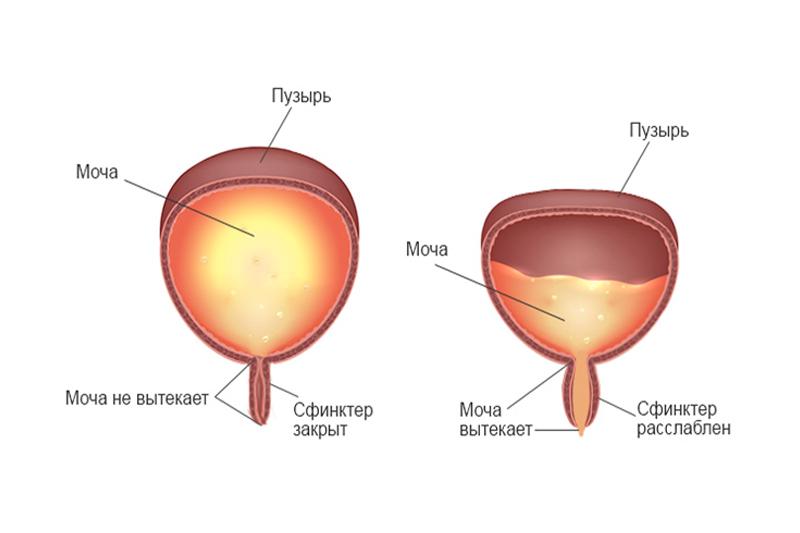
1. В норме.
2. Гиперактивный (нейрогенный).
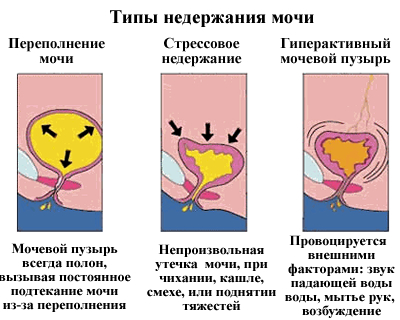
Основные виды дисфункции
Классификация болезни включает в себя множество критериев, однако наибольшую ценность имеет два типа патологии: гипотонический и гипертонический:
- При гипотонии отмечается чрезмерное наполнение, и даже переполнение мочевого с невозможностью естественного опорожнения. Состояние обусловлено сниженной активностью детрузора – мышечной оболочки пузыря, которая изгоняет мочу через уретральный канал. Гипотонический (гипорефлекторный) способствует регулярной задержке мочи при отсутствии внутрипузырного давления.
- Другая форма – гипертонический (гиперрефлекторный), характеризующийся регулярными позывами к мочеиспусканию, но без возможности полноценного опустошения пузыря. Мышечные структуры и детрузор отличаются повышенным тонусом или даже гипертонусом. Позывы к мочеиспусканию особенно учащаются ночью, больной не высыпается, развивается тяжелая депрессия.
[obvodka]Важно!
При обнаружении характерных симптомов рекомендуется немедленно обратиться к врачу. Длительная гипотония или гипертония мочевого пузыря без адекватной коррекции приводит к необратимым последствиям, вплоть до атрофии детрузора.[/obvodka]
Клиническая картина, первые признаки и симптомы дисфункции мочеиспускания у детей и взрослых
Клинические проявления синдрома НМП могут носить постоянный и периодический характер. Эпизоды могут возникать с интервалами в несколько часов, суток.
Симптомы заболевания напрямую зависят от степени поражения нервной системы, особенностей основной патологии при вторичном развитии НМП.
Основными симптомами являются:
- Учащение и нарушение мочеиспускания.
- Императивные позывы (ощущение стремительного начала мочеиспускания).
- Недержание мочи, ночной энурез.
- Непроизвольное мочеиспускание под воздействием механических и других воздействий (нагревание, надавливание, сексуальный контакт).
[obvodka]Кроме основных симптомов у детей и взрослых, клиницисты отмечают повышенное потоотделение с неприятным запахом, артериальная гипертензия, тахикардия, боли внизу живота.[/obvodka]
Программа диагностики при синдроме нейрогенного мочевого пузыря
Диагностические мероприятия при нейрогенной дисфункции предполагают сбор клинического, жизненного и наследственного анамнеза, родового анамнеза женщины при возникновении синдрома у детей раннего возраста.
Основными лабораторными исследованиями являются:
- Исследование урины (типичные пробы, анализ на стерильность, биохимические показатели).
- Анализ крови общий и развернутый биохимический (важны показатели лейкоцитов, билирубина, креатинина, мочевины).
- Кал на дисбактериоз и скрытую кровь для дифференциальной диагностики.
Обязательное инструментальное исследование включает в себя проведение экскреторной урографии с контрастным веществом, цистоскопию, узи почек и органов брюшной полости, уродинамические исследования по показаниям.
При сомнительном диагнозе может быть показано МРТ, КТ-исследование.
При нейропатиях и вторичной дисфункции назначают консультации с неврологом, кардиологом, урологом, нефрологом.
[obvodka]Обратите внимание!
Синдром НМП дифференцируют от гипертрофии предстательной железы у мужчин, недержанием урины у детей и пожилых лиц соматического, психогенного характера.
Если истинную причину развития выявить не удается, то говорят об идиопатическом синдроме НМП.[/obvodka]
Современные методы лечения нейрогенной дисфункции мочевого пузыря – нужна ли операция?
Устранение дисфункции мочевого предполагает консервативное и оперативное лечение.
В первом случае показано назначение лекарственных препаратов, физиотерапии для стимуляции работы ЦНС, а также функциональности детрузора.
Классическая схема назначения такова:
- Препараты для стимуляции функции нервной системы (Тригексифенидил, Векурония бромид, Меликтин).
- Блокаторы кальциевых каналов (Амлодипин, Эналаприл).
- Успокаивающие средства (Броменвал, Персен, Ново-пассит).
Важную роль в терапии играет назначение альфа-адреноблокаторов, антигипоксических препаратов, трициклических антидепрессантов.
Обязательно вводят витаминные комплексы.
Современным методом является введение ботулотоксина в стенки мочевого пузыря или уретрального канала.
Операция
Оперативное вмешательство необходимо при невозможности достижения терапевтических результатов от медикаментозного лечения, при прогрессирующем развитии синдрома, а также при угрозе осложнений.
Основными типами хирургического вмешательства являются:
- Метод ТУР (применяется при гипотонии, мочеиспускание происходит после надавливания на лобковую область).
- Надрез части сфинктеральных структур (проводится при сниженном тонусе).
- Пластическая коррекция объема органа и пузырно-мочеточникового рефлюкса.
- Формирование цистостомического дренажа для выведения мочи через брюшную стенку.
[obvodka]Усилить терапевтические и хирургические результаты могут процедуры насыщения организма кислородом, лазеротерапии, электростимуляции, наложения горячих аппликаций, грязевой терапии.[/obvodka]
Осложнения дисфункции мочеиспускания – к чему может привести неправильное лечение или его отсутствие?
Осложнения обусловлены развитием воспалительных и дистрофических процессов в тканях органов мочевыделительной системы. Осложненное течение встречается у половины больных синдромом нейрогенного мочевого пузыря.
[minus title=’Частыми осложнениями являются:’]
- Воспаления органов мочеполовой системы (цистит, пиелонефрит, нефрит, уретерогидронефроз).
- Рефлюксная болезнь (нарушение оттока урины).
- Вторичная гипертензия.
- Склеротические изменения тканей почек.
Опасным осложнением является развитие хронической почечной недостаточности, ранняя инвалидизация больных.[/minus]
[obvodka]Прогноз при синдроме НМП сильно варьирует, и полностью зависит от степени поражения нервной системы, присоединения осложнений, выраженности патологического процесса при вторичности дисфункции.[/obvodka]