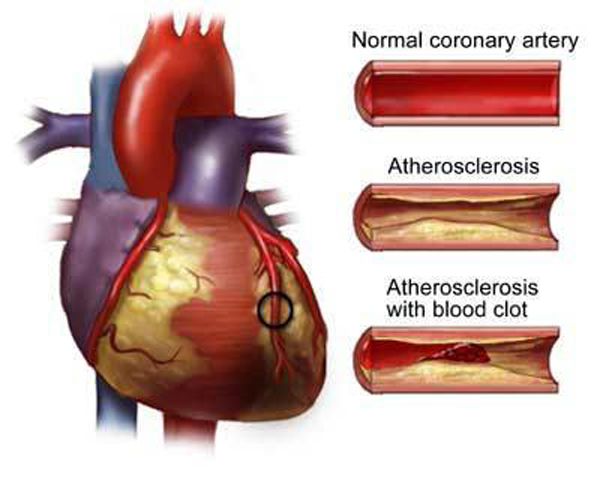
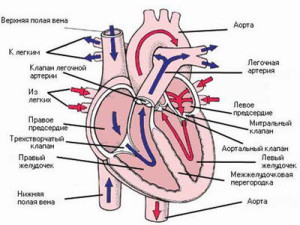
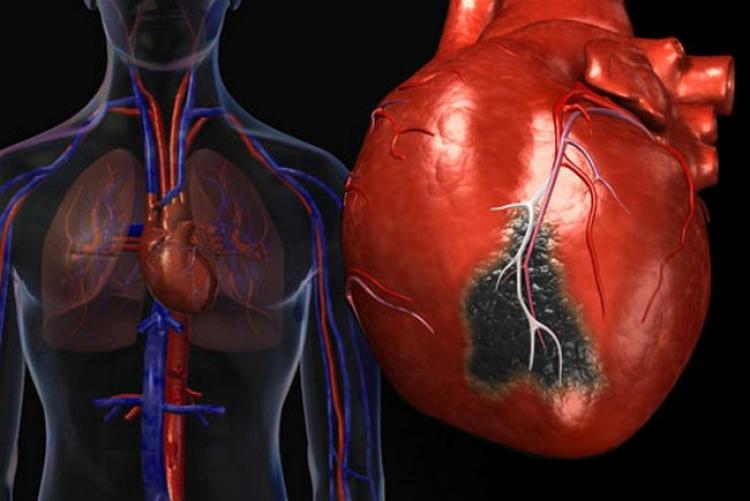
Шунтирование коронарных артерий сердца – это восстановление кровотока в крупных артериях сердца, суженных в результате ИБС (ишемической болезни сердца) оперативным путем. Операция аортокоронарного шунтирования получила своё название от слова «шунты» — то есть, анастомозы, которые хирурги ставят для создания обходного пути на сосудах, для увеличения притока крови в сердце.
[obvodka]Содержание статьи:
Когда необходима операция?
Прогностических состояний, когда кардиолог должен предложить операцию аортокоронарного шунтирования больному, всего три, это:
- Непроходимость на 50% и более левой венечной артерии.
- Сужение всех сосудов сердца на 70% и более.
- Сильный стеноз проксимального отдела передней межжелудочковой артерии, который сочетается с ещё двумя стенозами артерий сердца.
В кардиологии существует три группы показаний к аортокоронарному шунтированию:
Первая группа показаний к операции:
К ней относятся больные с ишемизированным миокардом в большом объеме, а также больные со стенокардией с показателями ишемии миокарда и отсутствием положительного отклика на медикаментозную терапию.
- Больные с острой ишемией после перенесенного стенирования или ангиопластики.
- Больные с ишемическим отеком легких (что чаще всего сопровождает стенокардию у пожилых женщин).
- Стресс-тест у больного перед плановой операцией (сосудистой или абдоминальной), показавший резко положительный результат.
Вторая группа показаний для аортокоронарного шунтирования:
Операция показана больным, имеющим выраженную стенокардию или рефрактерную ишемию, у которых аортокоронарное шунтирование способно улучшить отдаленный прогноз, сохранив насосную функцию левого желудочка сердца и предотвратив ишемию миокарда.
- При стенозе 50% и более левой артерии сердца.
- Стеноз 50% и более трех коронарных сосудов, в том числе – с выраженной ишемией.
- Поражение одного-двух коронарных сосудов с риском ишемии большого объема миокарда в тех случаях, когда технически невозможно выполнить ангиопластику.
Третья группа показаний для коронарного шунтирования сердца:
К этой группе относятся случаи, когда больному для предстоящей операции на сердце понадобится дополнительная поддержка в виде аортокоронарного шунтирования.
- Перед кардиологическими операциями на сердечных клапанах, миосептэктомии и др.
- При операциях по поводу осложнений ишемии миокарда: острой митральной недостаточности, аневризме левого желудочка, постинфарктного дефекта межжелудочковой перегородки.
- При аномалиях коронарных артерий у больного, когда есть реальный риск его внезапной смерти (например, когда сосуд имеет расположение между легочной артерией и аортой).
Показания к операции аортокоронарного шунтирования всегда устанавливаются на основании данных клинического обследования больного, а также на основании показателей коронарной анатомии в каждом конкретном случае.
Как проходит операция аорто-коронарного шунтирования – этапы на видео
Как и перед любым другим хирургическим вмешательством в кардиологии, перед операцией коронарного шунтирования сердца больному назначают полное обследование, включая коронарографию, электрокардиографию и УЗИ сердца.
Во время операции для шунта у данного больного берут часть вены из нижней конечности, реже — часть внутренней грудной или лучевой артерий. Это никоим образом не нарушает кровообращение в данном участке, и не чревато осложнениями.
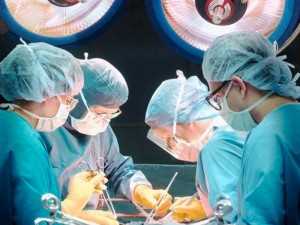
Операция аортокоронарного шунтирования выполняется под общим наркозом. Подготовка к данной операции ничем не отличается от подготовки к любым другим кардиохирургическим операциям.
Видео операции аорто-коронарного шунтирования Вы можете найти в интернете.
Основные этапы операции коронарного шунтирования сердца:
1 этап: Наркоз и подготовка к операции
Больного укладывают на операционный стол. Анестезиолог внутривенно вводит анестезирующее лекарственное средство, и больной засыпает. Для контроля дыхания пациента во время операции ему в трахею вводят эндотрахеальную трубку, которая подает дыхательный газ от аппарата ИВЛ (искусственной вентиляции легких).
В желудок вводится зонд, чтобы контролировать желудочное содержимое и предотвратить его заброс в дыхательные пути. Пациенту устанавливают мочевой катетер для отвода мочи во время операции.
2 этап: Хирургический разрез, открытие полости грудной клетки
Кардиохирург делает вертикальный разрез (30-35 см) по срединной линии грудной клетки.
Раскрывается грудная клетка настолько, насколько это обеспечит достаточный доступ к сердцу, к зоне операции.
3 этап: Непосредственная установка шунта на сердце
Следующий этап – остановка сердца пациента и подключение аппарата искусственного кровообращения. Но в некоторых случаях операцию коронарного шунтирования возможно выполнять без остановки сердца – то есть, на бьющемся сердце.
Другой хирург в это время осуществляет забор части вены на ноге пациента.
Один конец шунта пришивается к аорте, другой конец – к коронарной артерии, выше места сужения. Сразу же после пришивания шунта работа сердца восстанавливается.
4 этап: Закрытие операционной раны
Как только хирург убедился в том, что сердце пациента запустилось и шунт работает, он проводит гемостаз полости, устанавливает дренажи. Полость грудной клетки закрывается, поэтапно зашиваются ткани на месте разреза.
Операция аортокоронарного шунтирования длится 3-4 часа. После операции больного перевозят в отделение реанимации. Если в течение суток не возникло осложнений состояния пациента, и состояние стабилизировалось, его переводят в обычную палату кардиохирургического отделения.
Преимущества и возможные осложнения
[plus title=’Преимущества операции аортокоронарного шунтирования’]
- Восстанавливается кровоток в зоне коронарных артерий, где было сужение их просвета.
- Пациенту можно ставить не один, а несколько шунтов, чтобы нормализовать кровоток.
- После операции пациент имеет возможность вернуться к нормальной жизни, с очень небольшими ограничениями.
- Снижается риск инфаркта миокарда.
- Стенокардия отступает, приступов больше не наблюдается.
- Операция аортокоронарного шунтирования предоставляет длительный лечебный эффект – у пациента увеличивается продолжительность и повышается качество жизни.
[/plus]
Техника операции аортокоронарного шунтирования давно выверена научно, отточена кардиохирургами на практике и является очень эффективной.
Но, как и любое другое вмешательство, эта операция имеет риск развития осложнений.
Какие осложнения могут возникать во время или после операции аортокоронарного шунтирования?
- Кровотечение.
- Тромбоз глубоких вен.
- Мерцательная аритмия.
- Инфаркт миокарда.
- Нарушения мозгового кровообращения, инсульты.
- Инфицирование операционной раны.
- Сужение шунта.
- Расхождение операционных швов.
- Медиастенит.
- Хроническая боль в оперированной области.
- Келоидный послеоперационный рубец.
Чаще всего осложнения возникают, если в анамнезе пациента:
- Недавно наблюдался острый коронарный синдром.
- Нестабильная гемодинамика.
- Дисфункция левого желудочка сердца.
- Тяжелая, нестабильная стенокардия.
- Атеросклероз периферических и сонных артерий.
По медицинской статистике, осложнения чаще возникают у:
- Женщин – у них меньше диаметр венечных сосудов, что осложняет проведение операции.
- Пациентов пожилого возраста.
- Больных сахарным диабетом.
- Пациентов, имеющих хронические заболевания легких.
- Больных с почечной недостаточностью.
- Лиц с нарушениями свертываемости крови.
Чтобы уменьшить риск развития осложнений, до и после операции проводится целый ряд профилактических мероприятий – это медикаментозная коррекция нарушений, выявление группы риска, применение новых технологий в операции аортокоронарного шунтирования, послеоперационный мониторинг состояния пациента.
Как проходит процесс восстановления после операции?
В день операции
Больной находится в реанимации. Выполняют рентгеноскопию, электрокардиографию при помощи современного аппарата ЭКГ, берут кровь на анализ.
Дыхательная трубка вынимается, возобновляется самостоятельное дыхание.
Удаляют мочевой катетер и дренажи в зоне операции.
Пациенту назначают антибиотики, обезболивающие препараты, другие лекарства по необходимости.
Пациент может осторожно переворачиваться в кровати, есть, пить воду.
Первый день после операции
Больной остается в реанимации, или его переводят в отделение кардиологии.
Продолжается лечение антибиотиками и обезболивающими препаратами.
Пациенту рекомендуют выполнять дыхательную гимнастику.
Назначается щадящее диетическое питание.
Если нет никаких осложнений, больному рекомендуют начинать небольшую физическую активность – присаживаться в постели, затем – вставать на ноги, делать шаги, ходить по палате. Как правило, врач рекомендует больному носить эластичные бинты.
Второй день после операции
Медикаментозная терапия продолжается.
Пациенту рекомендуют постепенно увеличивать физическую нагрузку – самостоятельно, с поддержкой, ходить в туалет, по палате, по коридору, делать простые физические упражнения. Эластичные бинты рекомендуется продолжать носить.
Больному назначается диетическое питание с учетом его состояния.
Третий день после операции
Больной должен выполнять все назначения врача.
Он продолжает делать физические упражнения с постепенным наращиванием нагрузки, дыхательную гимнастику. Эластичные бинты пациенту рекомендуется носить постоянно. Он уже может самостоятельно прогуливаться по коридору несколько раз в день.
Четвертый день после операции
Дыхательную гимнастику пациенту рекомендуют выполнять, как можно чаще, несколько раз в день.
Расширяется питание больного, увеличиваются порции, хотя по-прежнему оно остается диетическим.
Врач оценивает физическое состояние больного и дает рекомендации по дальнейшему восстановлению, изменению образа жизни, питания, физической нагрузки и т.д.
Если всё хорошо, то на 5 день после операции больного выписывают домой.
Дальнейший послеоперационный период
Операция аортокоронарного шунтирования кардинально исправляет проблему, возникшую в здоровье пациента. Но она не может его избавить от заболевания, которое и принесло данную проблему – от атеросклероза. Для того, чтобы болезнь не вернулась, пациенту рекомендуют исключить из своей жизни факторы риска, которые приводят к ускорению образования атеросклеротических бляшек:
- Гипертония – пациенту предстоит постоянная коррекция артериального давления.
- Курение – исключить полностью.
- Избыточная масса тела – следует придерживаться строгой диеты, чтобы избавляться от лишних килограммов, получать достаточно витаминов и питательных веществ, и в то же время – не набирать вес. Следует достичь нормального показателя массы тела – две последние цифры роста минус 10%.
- Высокий уровень холестерина – необходимо строго придерживаться диеты, рекомендованной врачом.
- Сахарный диабет – избавиться от заболевания невозможно, но вполне по силам корректировать уровень сахара в крови и соблюдать диету.
- Низкая активность пациента в движении – следует пересмотреть свой образ жизни и выполнять посильные физические упражнения, дыхательную гимнастику. Ежедневно рекомендуется проходить пешком по 1,5 – 2 км.
- Стрессы – пациенту в будущем необходимо взять за правило избавляться от негатива и сильных волнений, уметь релаксировать, успокаиваться, избегать стрессовых ситуаций и спокойнее относиться ко всему в жизни.