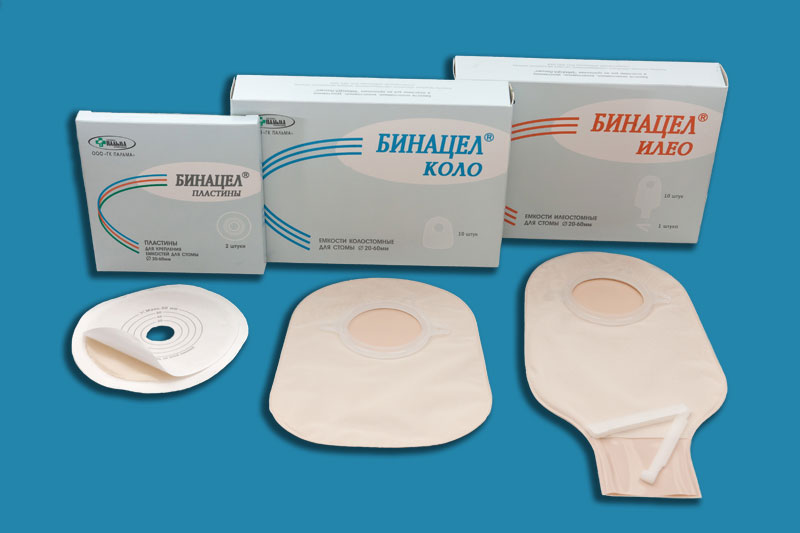
Мастит — воспаление тканей молочных желез у женщин. Чаще встречается среди первородящих пациенток через 3-6 месяцев после начала кормлению грудью — лактационные маститы.
В некоторых случаях возможно развитие болезни у не кормящих и не рожавших женщин, перед родами или независимо от них. Такая форма обусловлена фиброзно-кистозной формой болезни и носит название — неродовой мастит.
[obvodka]
- Причины развития мастита у кормящих классификация
- Симптомы мастита
- Своевременная диагностика
- Консервативное лечение или операция?
- Профилактика мастита и лактация
[/obvodka]
Кроме того, существует атипичная форма мастита, так называемая — грудница новорожденных, выражающаяся огрубением области молочных желез у младенцев, что связано с поступлением в их кровь с молоком матери гормонов, стимулирующих молокообразование у матери.
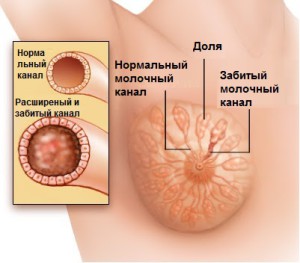
Маститы в некоторых запущенных случаях переходят в абсцедирующую форму с возможным вовлечением в патологический процесс молочных каналов.
Причины развития мастита у кормящих матерей и классификация заболевания
С 1980-х годов до некоторого времени этиологию мастита разделяли на две основные подгруппы — инфекционного и неинфекционного типа.
[obvodka]Однако недавние исследования, проведенные в 2011 году, показали, что данное разделение относительно этого заболевания не совсем удачно.
Было доказано, что типы и количество условно-патогенных бактерий в грудном молоке не соотносятся с тяжестью симптомов болезни, а также вызывают начало заболевания только при определенных условиях.
В данном исследовании был применен ряд антибиотиков, все пациентки выздоровели, и лишь у немногих из был отмечен рецидив болезни. Это значит, что развитие любой формы мастита провоцируется микроорганизмами, которые до поры носят условно-патогенный характер и проявляют себя лишь после перехода в патогенную форму. Многие кормящие женщины, имеющие в грудном молоке достаточную концентрацию условно-патогенных бактерий, не имеют никаких симптомов мастита.[/obvodka]
Одной из основных причин развития мастита обычно является неполное выведение молока из груди после кормления. Застой молока может привести к образованию сгустков в молочных протоках желез, что сильно затрудняет выведение порций в период следующего кормления, и способствует развитию микроорганизмов.
Кроме того, существует ряд мнений, что блокирование молочных протоков может произойти в результате компрессионного воздействия на область груди — например, облегающей одеждой или узкими бюстгальтерами.
[obvodka] Мастит может начать свое развитие, если ребенок неправильно приложен к груди во время кормления — особенно при наличии у него проблем с сосанием.[/obvodka]
Примерно пятнадцати процентам кормящих женщин требуется антибиотикотерапия против инфекции, которая обычно вызвана бактериями, находящимися на коже или в ротовой полости ребенка. Проникновение такой инфекции в молочные протоки осуществляется через повреждения кожи соска или его канал. Подобные заражения, как правило, вызваны золотистым стафилококком.
Лактационный мастит является довольно распространенным заболеванием.
[obvodka]По оценкам ВОЗ, его распространенность в мире составляет примерно 10% среди кормящих женщин. Большинство заболеваний приходится на первые несколько недель после родов или сразу после отлучения ребенка от груди.
Гораздо ниже встречаемость неродового мастита — 2-6%.[/obvodka]
Инфекционными возбудителями, чаще всего связанными с маститом, являются золотистый стафилококк, стрептококк SPP.
Гораздо реже — грамотрицательные бактерии и грибки. Такие, как:
- Кишечная палочка.
- Сальмонелла SPP.
- Микобактерии.
- Кандиды.
- Криптококки.
Последние исследования показывают, что инфекционные возбудители играют гораздо меньшую роль в патогенезе, чем было принято считать всего лишь несколько лет назад. Большинство обнаруженных бактерий и грибков представлены очень распространенными видами, являющимися частью естественной микрофлоры молока и простое их присутствие недостаточно, чтобы стать причиной заболевания.
Мастит в виде абсцесса может быть вызван прямой травмой ткани молочной железы. Такие повреждения часто происходят, например, во время спортивных мероприятий, или по причине травматизма автомобильным ремнем безопасности.
Кроме того, развитие абсцесса в молочной железе — осложнение простых форм маститов.
Болезнь может развиваться вследствие установки загрязненного или неверно подобранного имплантата груди или любого другого инородного тела — например, после пирсинга сосков. В таких случаях необходимо удаление инородного тела.
Риск развития мастита увеличивается, если женщина использует при кормлении преимущественно одну грудь.
Пациентки с сахарным диабетом, хроническими заболеваниями, оказывающими влияние на иммунную систему, СПИДом, также могут быть более восприимчивы к развитию мастита.
Огрубение груди, как частый предшественник мастита, часто возникает после окончания кормления, особенно на фоне продолжающейся лактации. Процесс прекращения лактации напрямую связан с гормональным статусом — и, как правило, завершается вскоре после отъема. Но для некоторых женщин этот процесс может занять несколько месяцев, что повышает риск развития заболевания.
Среди причин, задерживающих гормональное успокоение, основное место занимают стрессы, которые стимулируют повышение указанного гормонального статуса. По завершении процесса успокоения гормонов еще требуется некоторое время для восстановления тканей молочной железы — период, также повышающий риск развития маститов.
В большинстве случаев, маститы или огрубение молочной железы излечиваются довольно быстро на фоне простых терапевтических схем, не требующих усиленного внимания со стороны специалиста и пациента.
[obvodka]Стоить отметить, что периодические отъемы от груди в период активной лактации также могут стать причиной развивающейся гиперпролактинемии или расстройств щитовидной железы.[/obvodka]
Гранулематозный, или неродовой мастит, как правило, возникает, в среднем, через 2 года, и реже — через 6 лет после беременности. Это чрезвычайно редкое состояние во многих случаях связано с аутоиммунной реакцией на белки молока, появляющиеся в молочных железы при некоторых сдвигах гормонального статуса.
В настоящее время принята следующая классификация маститов:
- Послеродовой, или лактационный мастит
Характеризуется воспалением молочной железы в связи с беременностью, грудным вскармливанием или отлучением.
Одним из ведущих симптомов является увеличение и нагрубание груди. Этиология болезни заключена в блокировании молочных протоков и развитии в накопленной массе патогенной микрофлоры.
Данный вид патологии является относительно распространенным — оценки варьируются, в зависимости от методологии исследования, от 5% до 33%. Из этого количества, лишь у 0,4-0,5% кормящих матерей развивается абсцесс молочной железы.
- Неродовой мастит
Это — воспалительные поражения молочной железы, связанные с завершенными беременностью и кормлением грудью некоторое время назад.
Чаще обусловлен переходами к развитию абсцессов.
Симптомы мастита, в зависимости от типа заболевания — как распознать первые признаки мастита у кормящей женщины?
Лактационный мастит обычно поражает только одну грудь.
[plus title=’Признаки и симптомы обычно появляются внезапно, и включают в себя:‘]
 Болевые ощущения даже при легком прикосновении к груди.
Болевые ощущения даже при легком прикосновении к груди.- Общее недомогание или плохое самочувствие.
- Отек молочной железы.
- Боль или жжение постоянно, или во время кормления грудью.
- Покраснение кожи, часто в виде клиновидного рисунка.
- Повышение температуры тела от 38,5 до 40 градусов.
- Из соска выделяются густые или жидкие структуры от ярко-желтого до темно- коричневого цвета.
- В сцеженном молоке могут наблюдаться прожилки гноеподобных масс.
Некоторые женщины могут также испытывать симптоматику, сходную с гриппом:
- Головные боли.
- Дрожь и озноб.
- Повышение температуры.
- Чувствуя беспокойства или стрессовое состояние.
- Чувство повышенной усталости и сонливости.[/plus]
[obvodka]После появления сходной описанию симптоматики необходимо прервать кормление и обратиться к специалисту.[/obvodka]
Большинство женщин испытывают гриппозные симптомы, после чего можно заметить болезненные очаги покраснений на поверхности кожи пораженной груди.
Абсцесс в ткани молочной железы является местом скопления гноя, обильно выделяемого в качестве реакции организма на патогенную деятельность микрофлоры.
Во время лактации абсцесс развивается редко, большинство источников ссылаются только на 0,4-0,5% случаев среди кормящих женщин.
Известными факторами риска являются возраст старше 30 лет и первородность. Никакой корреляции не было обнаружено с курением, однако это может быть отчасти потому, что гораздо меньше женщин курит во время беременности и кормления.
Антибиотики не показали достаточную эффективность в предотвращении развития абсцессов во время лактации, но стали весьма полезными с целью лечения вторичной инфекции.
Своевременная диагностика — как не допустить развития осложнений мастита?
Маститы — заболевания нетипичные. С одной стороны, их простоту провоцирует малое количество этиологических факторов — бактериальная микрофлора, легко поддающаяся лечению, с другой — сложность им придает постоянное участие гормонального статуса и способность проявляться в любой момент — как во время кормления грудью, так и через несколько лет после него.
По этой причине маститы требуют повышенного внимания со стороны женщины и специалиста, принимающего решение о терапевтической схеме — тем более во время активной лактации, когда патологические агенты и лекарственные вещества могут передаваться через молоко ребенку.
Следующим фактором, по причине которого необходима своевременная диагностика, является высокий риск развития злокачественных раковых опухолей в тканях молочной железы женщин. Симптоматика данной болезни может не проявляться длительное время, а после появления — весьма схожа с таковой при маститах.
[obvodka]Дифференциальный диагноз мастита, абсцесса и рака молочной железы, проводится на основании ряда диагностических исследований — данные патологии имеют очень сходную клиническую картину.[/obvodka]
- УЗИ молочной железы является одним из основных методов исследования с подобными целями. Метод обеспечивает четкое изображение ткани молочной железы и может быть полезным в различении простого мастита, поверхностного или глубокого абсцесса, либо развивающейся раковой опухоли.
- В случаях раннего мастита могут потребоваться бактериологические исследования методом высевания на диагностических средах с целью определения видовой принадлежности возбудителя. Знание вида патологической микрофлоры полезно в определении конкретного типа антибиотиков, которые будут использоваться в лечении заболевания. Образец для посева забирают либо из грудного молока, либо из структуры абсцесса.
- Маммографию или биопсию молочной железы, как правило, проводят среди пациенток, которые не отвечают на лечение, или не кормящих. Данные методы позволяют уточнить природу клеток молочной железы с целью исключения их атипичного, ракового, развития.
Когда возможно консервативное лечение мастита, и в каких случаях необходима операция?
В терапии лактационных маститов значительную роль играет регулярное полное опорожнение обеих молочных желез во время грудного вскармливания. Если по каким-то причинам это невозможно, рекомендуется производить самостоятельное сцеживание оставшегося молока.
[obvodka]Использование молокоотсосов для этих целей в настоящее время считается несколько спорным, и не рекомендуется многими специалистами, в силу возможного раздражения продуктивных тканей механическим воздействием.[/obvodka]
Для кормящих матерей с легкой формой мастита массаж и применение тепла в области молочных желез непосредственно перед кормлением может помочь в качестве снятия лактостаза.
Однако в более тяжелых случаях мастита, тепло или массаж могут навредить, стимулируя воспалительные процессы, поэтому здесь будет адекватнее использовать холодные компрессы. Возможность подобного выбора лучше предоставить специалисту.
Лечение лактационного мастита, как правило, не требует применения антибиотиков в подавляющем большинстве случаев. Их применяют только в случае уточненной бактериальной этиологии.
Неродовой мастит подвергают лечению с помощью медикаментозной терапии — и, в некоторых случаях абсцедирующих форм, с помощью аспирации или дренирования. Это относится и к гранулематозному маститу.
Из препаратов, согласно наилучшей практике специалистов, подходят, как правило, антибиотики, которые используются во всех случаях неродового мастита, либо — с их заменой на противогрибковые агенты, в случае глубоких микозов.
Также применяют кортикостероиды в случае гранулематозного мастита.
[obvodka]Гормональная терапия применяется с предшествующей дифференциальной диагностикой на туберкулезную инфекцию.[/obvodka]
Как уже говорилось, терапия абсцессов молочных желез проводится с помощью тонкоигольной чрескожной аспирации или хирургическим разрезом с последующим дренажом. Каждый из этих подходов выполняется под прикрытием антибиотикотерапии.
В случае послеродового абсцесса груди, грудное вскармливание из пораженной груди должно быть продолжено во всех случаях, когда это возможно — это позволит не накапливать лактогенные гормоны и не довести до атрофического состояния продукционные железистые ткани молочных желез, что, как правило, только усугубляет патологический процесс.
При небольших по размеру абсцессах молочной железы проводят их дренаж под контролем УЗИ тонкой иглой до полного скачивания экссудата, который обязательно отправляется в лабораторию для последующего бактериального анализа на видовой состав. После определения конкретного возбудителя антибиотикотерапию, как правило, корректируют.
При появлении осложнений, что нередко случается при абсцедирующих маститах, возможна хирургическая резекция молочных каналов, при условии их вовлечения в патологический процесс.
Однако, стоит отметить, что даже удаление пораженных протоков не обязательно предотвращает последующие возможные рецидивы.
Неродовые абсцессы молочных желез имеют более высокую частоту рецидивов, по сравнению с послеродовыми абсцессами.
[obvodka]Кроме того, существует высокая статистическая корреляция неродового абсцесса груди с сахарным диабетом. Исходя из чего, в последнее время пациенткам, начиная с первого триместра, проводят регулярный мониторинг концентрации глюкозы в крови.[/obvodka]
Профилактика мастита — возможно ли восстановление лактации после мастита у кормящих женщин?
К основным профилактическим мероприятиям против мастита относят соблюдение гигиенических требований при кормлении и банальной чистоплотности.
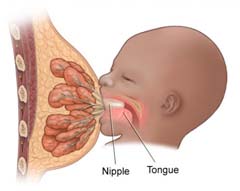 Ребенок во время сосания обязательно должен захватывать сосок вместе с околососковым кружком, при появлении трещин или ссадин в области соска и всей груди — обязательная профилактическая обработка дезинфицирующими веществами.
Ребенок во время сосания обязательно должен захватывать сосок вместе с околососковым кружком, при появлении трещин или ссадин в области соска и всей груди — обязательная профилактическая обработка дезинфицирующими веществами.
Кроме того, кормление лучше проводить по требованию, а не по режиму, частота и длительность процесса кормления не должна быть ограничена. Режим способствует застою молока, что может вызвать маститы.
Дополнительное сцеживание также не рекомендуется — это будет стимулировать излишнюю выработку молока, что не только повысит нагрузку на железистую ткань, но и будет требовать постоянного сцеживания.
В большинстве случаев, прогноз маститов — благоприятный. За исключением возможных рецидивов после последующих родов, пациентку, чаще всего, не ждут дополнительные проблемы — даже при наличии в анамнезе абсцедирующих форм.
[obvodka]Однако, в особо запущенных случаях, когда требовалась резекция молочных каналов в железах, кормление при последующих родах будет затруднено или невозможно.[/obvodka]