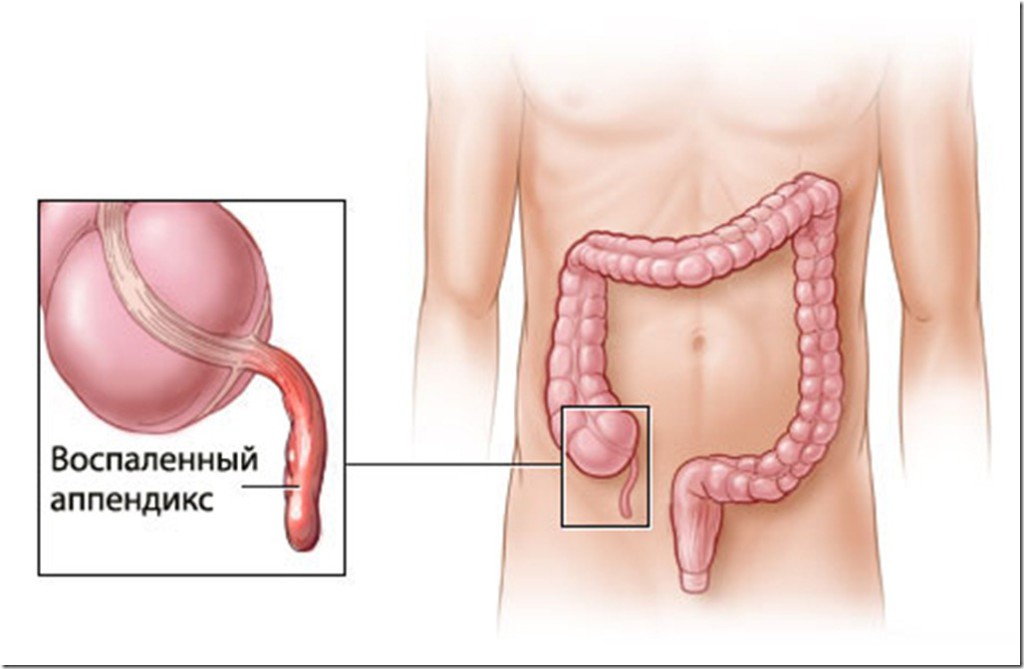
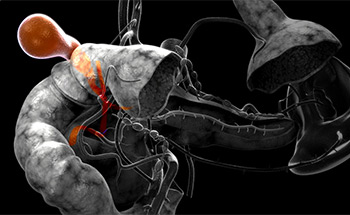
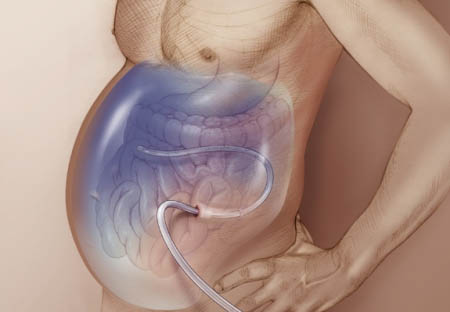
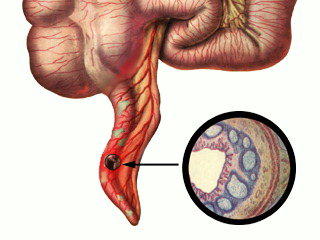
 В организме каждого человека существует небольшой (около 7 мм) червеподобный отросток слепой кишки, который играет роль защитника микрофлоры кишечника от вредных бактерий. Данный отросток называется аппендиксом. В силу ряда факторов последний может воспаляться, вызывая острые боли в области брюшной полости с локализацией в правой подвздошной зоне.
В организме каждого человека существует небольшой (около 7 мм) червеподобный отросток слепой кишки, который играет роль защитника микрофлоры кишечника от вредных бактерий. Данный отросток называется аппендиксом. В силу ряда факторов последний может воспаляться, вызывая острые боли в области брюшной полости с локализацией в правой подвздошной зоне.
[obvodka]Содержание статьи:
- Основные показания к операции, признаки острого аппендицита
- Две методики операции аппендицита
- Возможные осложнения после аппендектомии
- Состояние больного после операции аппендицита[/obvodka]
Признаки острого аппендицита
Согласно формам различают хронический и острый аппендицит. Первый встречается в природе очень редко, и ввиду определенных факторов хирургическое вмешательство здесь недопустимо.
При остром аппендиците операция нужна. Согласно особенностям в структуре, эту форму рассматриваемого заболевания делят на:
- катаральную. Отмечается незначительное увеличение объема отростка. Верхний шар тускнеет, визуально можно говорить о расширении венозных сосудов. При пальпации – напряженность в правой подвздошной зоне, незначительная боль. Температура тела у больного повышается (до 37.5 C, не выше), возникают жалобы на тошноту, умеренную боль в брюшной полости. Может иметь место единоразовая рвота. Длится катаральная форма аппендицита около 6 часов. Диагностировать аппендицит в рамках этой группы сложно, — симптомы достаточно неоднозначны и могут говорить о различных заболеваниях;
- деструктивную. Данная группа имеет несколько форм:
- флегмозное воспаление. При этой форме все шары аппендикса поглощены процессом воспаления. Стенки отростка утолщаются, диаметр его сосудов увеличивается. Изнутри аппендикса образуются гнойные пленки, что объясняет наличие гноя при его вскрытии. Почти у 50% больных при такой форме аппендицита можно наблюдать образование мутной жидкости с наличием белка в брюшной полости. По своей продолжительности эта форма деструктивного аппендицита длиться около 20 часов. За это время больной начинает жаловаться на усиление болей в районе живота; за счет повышения температуры возникает регулярная сухость во рту.
- гангренозное воспаление, абсцесс. Из-за огромного количества тромбов, которые образуются в сосудах отростка, циркуляция крови нарушается, происходит некроз его тканей. Активно развивается процесс гниения, что сопровождается резким неприятным запахом. Отросток мягкий на ощупь, зеленого цвета, его ткани повреждены, в результате чего происходит кровотечение. Возможны также варианты, когда имеет место быть не тотальный некроз, но отмирание отдельных участков. Характерным есть отмирание нервных клеток, из-за чего боли прекращаются, самочувствие улучшается. Но в силу возникшей интоксикации рвота и тошнота не прекращается, температура держится на отметке 38 С, сердцебиение учащается. При абсцессе отросток меняет свою форму, превращаясь в шар или цилиндр, внутри которого гной. Стенки такого шара/цилиндра очень тонкие.
- перфоративная форма. Последняя и самая опасная форма/стадия аппендицита. Хирургическое вмешательство здесь не есть гарантией выздоровления. Гнойная жидкость аппендикса попадает в брюшную полость, вызывая инфицирование последней. Происходит это из-за нарушения целостности стенок аппендикса. Состояние больного резко меняется: рвота почти не прекращается; тотальная слабость не позволяет встать с постели; температура возрастает до 39 С. Боль не сосредотачивается только в правом боку, — болеть начинает весь живот.
Две методики операции
На сегодняшний день хирургическое лечение аппендицита предлагает пациентам на выбор два метода:
- Традиционная аппендэктомия.
Длительность этапов этого вида аппендэктомии:
- 30-60 минут собственно операция: в зависимости от возраста больного, структуры тела, стадии заболевания, обострений;
- 7-8 дней пребывание в стационаре. К трудовой деятельности можно приступать через месяц.
Техника операции:
- Общий наркоз;
- осуществление косого надреза в зоне, под правым ребром, длиной 6-7 см. Если в ходе этого процесса была обнаружена мутная жидкость, берут ее образец для обследования;
- поиск отростка, выведение его (вместе с основанием слепой кишки) через проделанное отверстие;
- сдавливание отростка, с фиксацией брыжейки щипчиками;
- наложение шва на слепую кишку;
- использование медицинской нити для перевязывания основания отростка;
- отрезание отростка (современным медицинским скальпелем) немного выше зафиксированной нити. Оставшуюся культю дезинфицируют, прижигают, прячут в слепую кишку, затягивают шов;
- если кровотечение не имеет места быть, слепую кишку погружают в брюшную полость, высушивают последнюю, рану зашивают.
- Лапероскопическая аппендэктомия, которая включает 3 этапа:
- предоперационный (2 часа): производится подготовка операционной зоны, введение пациенту необходимых препаратов (антибиотики/успокоительные);
- собственно операция, которая может длиться от 40 до 90 минут;
- послеоперационный. Если осложнений не возникнет, то через 3 суток пациента выписывают, а уже через 15 дней он может приступать к работе.
Техника этого вида аппендэктомии:
- использование общего наркоза;
- введение в брюшную полость углекислого газа через специальную иглу. Последняя проникает в организм через мелкий разрез, выполненный в левой передлобковой области;
- изучение состояния внутренних органов, степени заражения последних инфекцией; места положения, формы, консистенции аппендикса, посредством введения через 5 мм надрез в пупке телескопа, который подсоединен к камере. Если хирург выявляет обострения, не допускающие использование лапароскопа, больному делают традиционную аппендэктомию. Если ревизия не установила наличие осложнений, осуществляется лапароскопическая аппендэктомия;
- введение дополнительно 2-х катетеров: через разрезы в подреберной и надлобковой области;
- фиксирование отростка посредством зажимчиков, осмотр;
- в месте, которое соединяет отросток со слепой кишкой, делают отверстие, через которое проводят медицинскую нить для перевязывания брыжейки. Еще три нити налаживают на основание аппендикса;
- извлечение отростка через катетер, диаметром 10 мм;
- обеззараживания брюшной полости; ликвидация кровоизлияний;
- обследование брюшной полости лапароскопом.
Возможные осложнения
Существуют три группы осложнений, которые могут иметь место после аппендэктомии:
- Местные: могут возникнуть в результате недостаточной стерильности оборудования, при некачественном обеззараживании раны, в силу индивидуальных особенностей организма. К ним относят:
- гематомы, что могут образоваться около раны в первые дни после операции;
- покраснения и припухлости в районе раны, выделение гноя;
- скопление нетипичной жидкости в районе шва, с примесью эритроцитов, лимфы.
- Внутрибрюшные. Представляют немалую опасность для здоровья прооперированного. Это могут быть:
- абсцессы внутри брюшной полости, и не только. Об образовании тазовых гнойничков можно говорить при наличии боли в области таза, передлобковой зоне, повышении температуры. При межкишечном абсцессе прооперированный чувствует себя нормально, но по ходу увеличения гнойного пузыря развивается интоксикация, появляются боли в районе пупка (особенно при напряжении мышц);
- перитонит;
- воспаление венозного ствола, проходящего от желудка к печени. Встречается редко, но зачастую (около 85%) приводит к смерти. Признаками этого осложнения есть лихорадка, увеличение и абсцесс печени, сильная интоксикация, приступы истерии;
- кишечная непроходимость. Результат рубцов и спаек.
- Системные: разнообразны по своей природе и месту локализации. К ним относят воспаление легких, инфаркты, изменения в работе мочеполовой системы и т.д.
Состояние больного
Не все пациенты знают, что делать после операции аппендицита, чем и провоцируют увеличение времени реабилитации.
Врачи рекомендуют после удаления аппендикса выполнять следующие требования:
- в течение 12 часов после аппендэктомии не вставать с постели, не кушать;
- по истечению 12 часов можно попробовать принять сидячее положение. Если тошноты нету, разрешена мизерными порциями вода с лимоном;
- через 24 часа после хирургического вмешательства можно начинать ходить. Если есть аппетит, нету тошноты, можно переговорить с врачом о дозволенном рационе питания в ближайшие дни. Стандартным меню в это время для таких больных является жидкая, нежирная пища;
- через 48 часов разрешается вводить белковые продукты: вареная говядина, курица, рыба, жидкие бульоны;
- на 8 сутки можно возвращаться к привычному рациону питания;
- от тяжелых физнагрузок надо воздержаться 3-6 месяцев, в зависимости от того, как быстро будет затягиваться рана. Но через 2 месяца после выписки с больницы можно получать нагрузки от бега, плаванья, верховой езды.